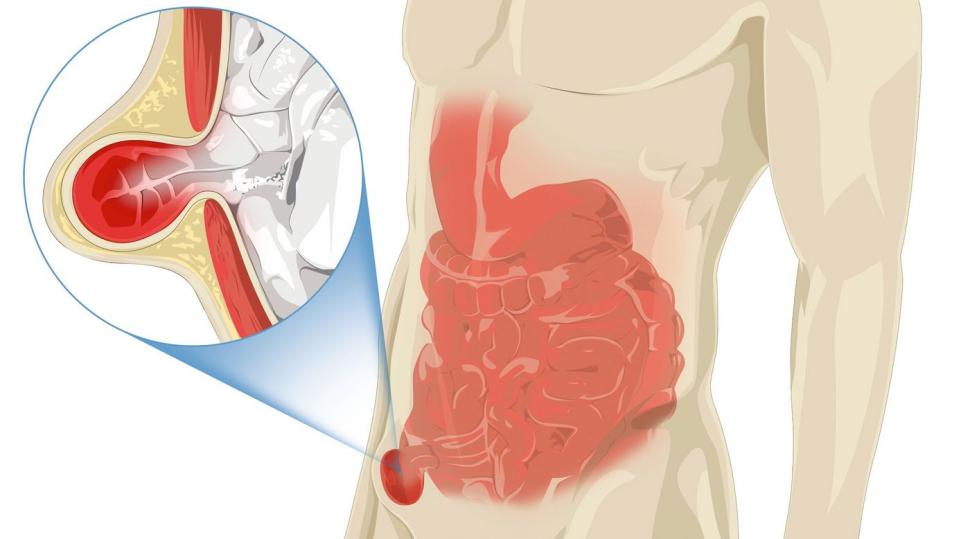
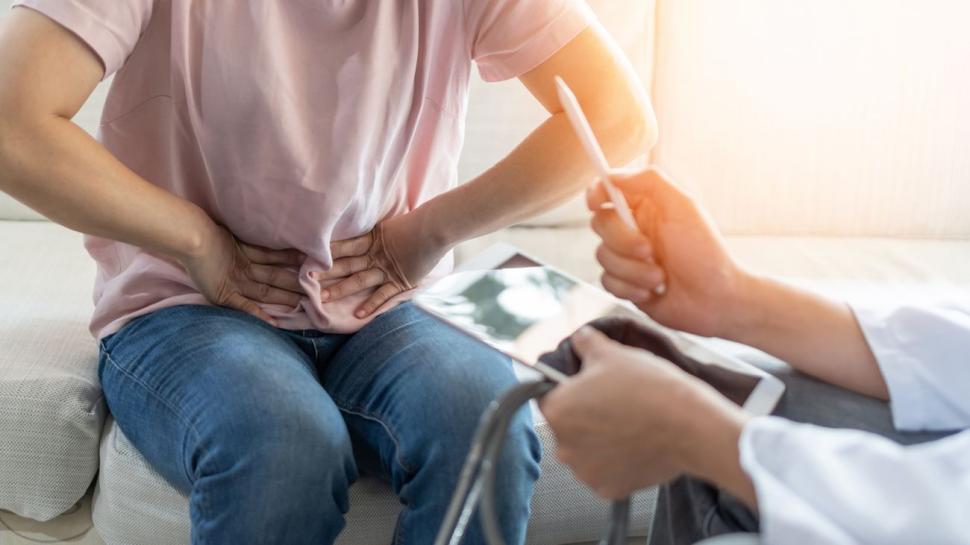
Przepuklina, zwana też rupturą lub hernią, doskwiera ludziom od niepamiętnych czasów. To schorzenie, które może dopaść niemal każdego. Powstaje wtedy, gdy narząd wewnętrzny lub jego fragment przemieszcza się poza swoją naturalną lokalizację przez osłabiony obszar powłok brzusznych. W praktyce oznacza to, że fragment jelita czy innej tkanki "wypada" z jamy brzusznej i jedynie skóra powstrzymuje go przed całkowitym wysunięciem się na zewnątrz.
Problem ten dotyka znacznej części populacji. Według dostępnych danych, z różnymi formami przepukliny zmaga się nawet 20% ludzkości. Aż 3/4 wszystkich przypadków stanowi przepuklina pachwinowa. Pojawia się ona 7-krotnie częściej u mężczyzn niż u kobiet – schorzenia tego doświadcza co najmniej raz w życiu co 4. mężczyzna.
Przepuklina pachwinowa jest także częstym zjawiskiem wśród dzieci. Z jej powodu cierpi 1-5% najmłodszej populacji, a u wcześniaków częstość ta rośnie nawet do 30%. Budowa przepukliny obejmuje trzy kluczowe elementy: wrota (miejsce osłabienia mięśni, przez które przedostaje się narząd), worek przepuklinowy (fragment otrzewnej otaczającej przemieszczony narząd) oraz sam przemieszczony narząd lub jego część.
Poza przepukliną pachwinową istnieją inne rodzaje: pępkowa (11% przypadków), udowa (12%), przepuklina kresy białej oraz groźniejsze formy, takie jak przepuklina brzuszna czy przeponowa1. Jak rozpoznać hernię?
Przepuklina - objawy i zagrożenia
Najbardziej charakterystycznym objawem przepukliny jest widoczne, miękkie wybrzuszenie pod skórą, które czasem można wcisnąć z powrotem do jamy brzusznej. Początkowo może nie sprawiać bólu, lecz z czasem, rosnąc, staje się źródłem dyskomfortu.
Pacjenci zgłaszają wzdęcia, zaparcia, uczucie ciężkości w okolicach pachwiny, a także ból nasilający się podczas kaszlu, śmiechu czy podnoszenia ciężkich przedmiotów. U dzieci objawami mogą być rozdrażnienie, utrata apetytu oraz widoczne uwypuklenie podczas płaczu czy aktywności fizycznej.
Szczególnie niebezpieczne jest uwięźnięcie przepukliny, kiedy to pętla jelita zostaje zakleszczona i nie może się cofnąć. Objawy to nagły, nasilający się ból, nudności, wymioty, gorączka oraz zmiana koloru wybrzuszenia na czerwony lub fioletowy. Stan ten wymaga natychmiastowej interwencji medycznej, ponieważ może prowadzić do martwicy jelita i zapalenia otrzewnej, stanowiąc zagrożenie dla życia pacjenta.
Przepuklina - struktura zachorowań w Polsce
W Polsce przepuklina stanowi istotny problem zdrowia publicznego. Rocznie w naszym kraju wykonuje się ok. 40 tys. operacji przepuklin różnego typu. To wciąż niewielka część globalnej statystyki – na całym świecie przeprowadza się ponad 20 mln zabiegów przepuklinowych rocznie, co czyni je jednymi z najczęściej wykonywanych planowych procedur chirurgicznych.
Struktura zachorowań w Polsce odzwierciedla globalne trendy. Przepuklina pachwinowa dominuje jako najczęstsza forma, dotykając przede wszystkim mężczyzn po 40. r.ż. oraz chłopców poniżej 5 lat. Czynniki ryzyka obejmują genetyczne predyspozycje – osoby, w których rodzinie występowała przepuklina, mają 4-okrotnie wyższe ryzyko zachorowania. Do rozwoju schorzenia przyczyniają się także: przewlekłe zaparcia, uporczywy kaszel, przerost prostaty, otyłość, ciężka praca fizyczna oraz postępująca z wiekiem utrata kolagenu w tkankach.
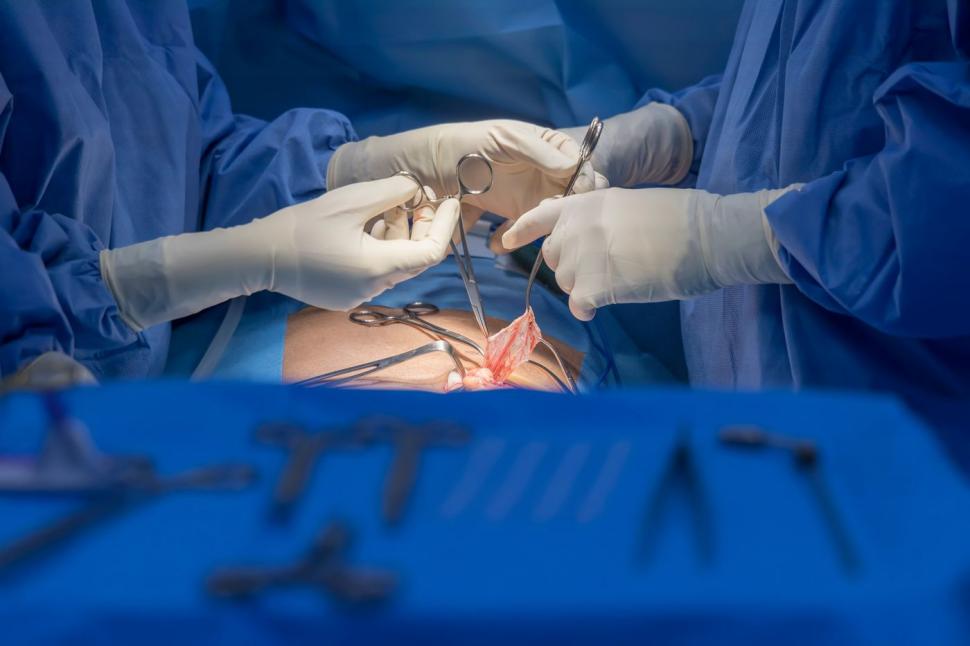
W Polsce – podobnie jak w innych krajach rozwiniętych – zabiegi operacyjne przepuklin są wykonywane zarówno metodami klasycznymi (otwartymi), jak i małoinwazyjnymi, takimi jak laparoskopia czy techniki robotyczne. Statystyki wskazują, że przewlekły ból po operacji przepukliny występuje u 11-50% pacjentów, co stanowi istotne wyzwanie dla medycyny i uzasadnie poszukiwanie coraz lepszych metod leczenia2.
Przepuklina - historia leczenia
Historia leczenia przepukliny sięga starożytności. Już w starożytnym Egipcie podejmowano próby operacyjnego usuwania ruptury, choć ówczesne metody były prymitywne i często nieskuteczne. Przez wieki jedynym dostępnym rozwiązaniem było noszenie specjalnych pasów przepuklinowych, które miały powstrzymywać wypadanie narządów, lecz nie usuwały przyczyny problemu.
Przełomowym momentem w historii chirurgii przepuklinowej był koniec XIX w., kiedy to rozwinęły się techniki napięciowe, polegające na zszyciu powłok brzusznych. Metody te, choć stanowiły postęp, wiązały się z wysokim odsetkiem nawrotów przepukliny oraz długim okresem rekonwalescencji.
Prawdziwa rewolucja nastąpiła w drugiej połowie XX w. wraz z wprowadzeniem syntetycznych siatek chirurgicznych. W latach 80. Irving Lichtenstein opracował technikę beznapięciowego zamykania przepukliny z wykorzystaniem siatki polipropylenowej. Metoda Lichtensteina stała się złotym standardem w leczeniu przepukliny pachwinowej. Zamiast naciągać osłabione tkanki, chirurg umieszcza w miejscu ubytku specjalną siatkę z tworzywa sztucznego, która wzmacnia powłoki brzuszne i znacząco redukuje ryzyko nawrotu3.
Kolejnym krokiem naprzód było wprowadzenie technik laparoskopowych w latach 90. XX w. Chirurgia małoinwazyjna pozwoliła na wykonywanie zabiegów przez niewielkie nacięcia, co skutkowało mniejszym bólem pooperacyjnym, krótszym czasem hospitalizacji i szybszym powrotem do pełnej sprawności. Techniki takie jak TAPP (transabdominal preperitoneal) i TEP (totally extraperitoneal) stały się standardem w wielu ośrodkach na całym świecie.
Wiek XXI przyniósł kolejne innowacje. Rozwój robotyki chirurgicznej, zwłaszcza systemu da Vinci, umożliwił lekarzom przeprowadzanie zabiegów z niespotykaną dotąd precyzją. Robotyczne ramiona eliminują naturalne drżenie rąk, oferują trójwymiarowy, powiększony obraz operowanego obszaru oraz zapewniają większą swobodę ruchów w wąskich przestrzeniach ciała.
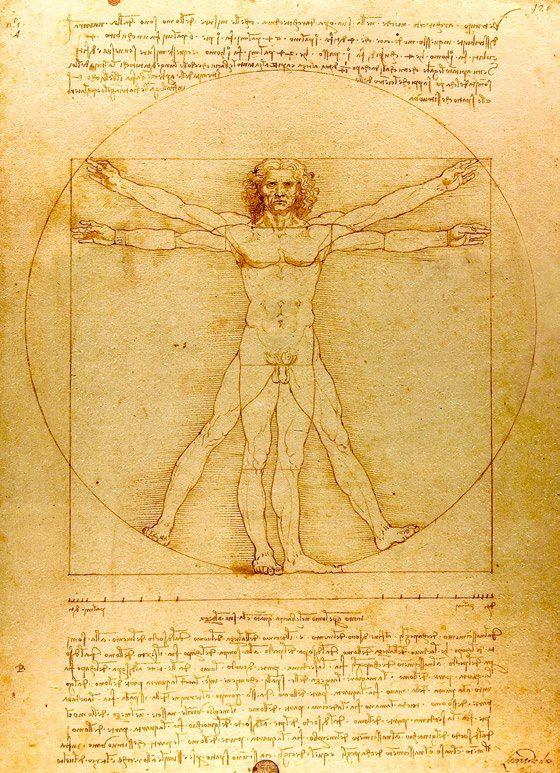
Człowiek witruwiański z rupturą?
Słynny rysunek Leonarda da Vinci zatytułowany "Człowiek witruwiański" jest powszechnie uznawany za ikonę renesansu, pierwotnie zaprojektowaną, tak by demonstrować i opisywać idealne proporcje ludzkiego ciała. Nowe badania i szczegółowe analizy anatomiczne podważają jednak czysto symboliczny i doskonały charakter tej grafiki.
Jeden z ekspertów, Hutan Ashrafian z Imperial College London, uważa, że model wykorzystany przez da Vinci mógł cierpieć na poważne schorzenie. Ashrafian zwrócił uwagę na tę nieprawidłowość i zidentyfikował ją już w 2011 r. Stwierdził on, że widoczne wybrzuszenie w lewej okolicy pachwinowej postaci jest oznaką przepukliny. To sferyczne wybrzuszenie jest precyzyjnie zlokalizowane bocznie od guzka łonowego.
Ashrafian, w liście skierowanym do pisma Hernia, zasugerował, że widoczna anomalia wskazuje na bezobjawową lewostronną przepuklinę pachwinową. Jego zdaniem, fakt uwiecznienia tej anomalii oznacza, że "Człowiek witruwiański" był wzorowany na żywym lub martwym modelu, który cierpiał na tę przypadłość. Specjalista zaznaczył, że ruptura ta mogła być na tyle poważna, że w przypadku komplikacji, takich jak uwięźnięcie, mogła nawet doprowadzić do zgonu modela.
Jednocześnie uczony podkreślił, że w okresie renesansu tego typu schorzenia były znane – lekarze i chirurdzy, tacy jak Antonio Benivieni, opisywali w tamym czasie we Florencji wiele typów przepuklin.
Teza Ashrafiana zyskała silne poparcie w środowisku medycznym. Do jego diagnozy przychylili się tacy specjaliści jak Jeffrey Young z Centrum Urazowego Uniwersytetu Wirginii oraz Michael Rosen, dyrektor Comprehensive Hernia Center przy University Hospitals Case Medical Center. Rosen powiedział nawet: "jeśli to wybrzuszenie nie jest przepukliną, to naprawdę nie mam pojęcia co to".
Przełomowe osiągnięcia polskich naukowców
Polscy naukowcy mają w swoim dorobku dwa przełomowe osiągnięcia, które znacząco wpłynęły na proces leczenia przepuklin. Pierwszym z nich jest innowacyjna technologia opracowana przez profesor Mirosławę El Fray z Zachodniopomorskiego Uniwersytetu Technologicznego w Szczecinie. W 2018 r. przedstawiła ona projekt zastąpienia tradycyjnych syntetycznych siatek przepuklinowych nowym typem biomateriału.
Technologia PhotoBioCur polega na wykorzystaniu wstrzykiwalnego materiału w półpłynnej formie, który pod wpływem światła ultrafioletowego przybiera formę elastycznej łatki. Co istotne, z czasem łatka ta przerasta tkanką miękką pacjenta i ostatecznie ulega biodegradacji w organizmie. Oznacza to, że w przeciwieństwie do tradycyjnych siatek polipropylenowych, które pozostają w ciele przez wiele lat, nowy materiał jest stopniowo zastępowany przez naturalne tkanki.
Półpłynna forma biomateriału skraca czas przeprowadzania zabiegu, jest bezpieczniejsza i bardziej komfortowa dla pacjenta, a także pozytywnie wpływa na przebieg i czas trwania rekonwalescencji. Dodatkowo elastyczna łatka może obniżyć ryzyko nawrotów przepukliny, gdyż lepiej dostosowuje się do naturalnych ruchów ciała4.
Siatka przepuklinowa 3D
Drugim przełomowym polskim osiągnięciem jest opracowanie pierwszej na świecie siatki przepuklinowej 3D, dostosowanej do anatomii konkretnego pacjenta na podstawie badań tomografii komputerowej. Nad innowacyjnym implantem pracowali od 2019 r. medycy i inżynierowie z Gdańskiego Uniwersytetu Medycznego, Politechniki Krakowskiej oraz łódzkiej firmy Tricomed SA.
Kluczową postacią w projekcie był prof. Krzysztof Karbowski z Politechniki Krakowskiej, który na podstawie wyników tomografii komputerowej 50 pacjentów stworzył model struktur anatomicznych pachwiny. Analizując te modele, dokonał podziału na grupy selekcyjne ze względu na budowę ciała i doszedł do wniosku, że dla większości pacjentów potrzebne są 2 rozmiary implantu (S-M i L), każdy w wersji prawej i lewej.
14 września 2021 r. w Szpitalu Specjalistycznym Matopat w Toruniu przeprowadzona została pierwsza na świecie operacja wszczepienia pacjentowi innowacyjnego implantu Optomesh 3D ILAM. Zabieg poprowadził prof. Maciej Śmietański z Gdańskiego Uniwersytetu Medycznego, współtwórca wynalazku.
Wydarzenie towarzyszyło jubileuszowemu Kongresowi Towarzystwa Chirurgów Polskich i było transmitowane online. Implant Optomesh 3D ILAM (Inguinal Laparoscopic Anatomical Mesh) to niewchłanialny, chirurgiczny wyrób siatkowy o przestrzennej konstrukcji, wytwarzany techniką dziewiarską z monofilamentowej przędzy. Dostępny jest w 3 wersjach: standardowej (dla większości pacjentów) oraz 2 wersjach spersonalizowanych, dopasowywanych do anatomii konkretnego pacjenta.
Opracowana przez Polaków technologia może być stosowana nie tylko w leczeniu przepuklin, ale także w innych zabiegach rekonstrukcji tkanek miękkich, takich jak operacje tętniaka aorty brzusznej czy chirurgia plastyczna. W 2022 r. twórcy rozwiązania otrzymali złoty medal na prestiżowej wystawie wynalazków w Genewie, co potwierdza międzynarodowe uznanie dla polskiej innowacji5.
Globalne trendy w leczeniu przepukliny - robotyzacja
Robotyka – precyzja na najwyższym poziomie Robotyczna chirurgia przepukliny jest obecnie jednym z najważniejszych trendów w leczeniu ruptury. Systemy takie jak da Vinci, Versius czy Maestro oferują chirurgom trójwymiarową wizualizację pola operacyjnego z 10-krotnym powiększeniem, eliminację fizjologicznego drżenia rąk oraz precyzyjne, zminiaturyzowane instrumenty o 7 stopniach swobody ruchu.
Badania pokazują, że robotyczna naprawa przepukliny osiąga zamknięcie powięzi w ponad 90% przypadków przepuklin brzusznych, w porównaniu do zaledwie 50% w standardowej laparoskopii. Pacjenci po zabiegach robotycznych doświadczają mniejszego bólu pooperacyjnego, pobyt w szpitalu często nie przekracza 24 godz., a powrót do codziennych aktywności zajmuje mniej czasu.
Ergonomia konsoli robotycznej zmniejsza również zmęczenie chirurga podczas wielogodzinnych operacji, co ma szczególne znaczenie w ośrodkach wykonujących wiele zabiegów dziennie2.
Siatki biologiczne i biosyntetyczne Coraz częściej w leczeniu przepuklin stosuje się tzw. siatki biologiczne. Szczególnie przydają się one w trudnych sytuacjach – np. wtedy, gdy rana jest zakażona albo w przypadku nawracających przepuklin. Siatka taka powstaje z odpowiednio przygotowanej tkanki zwierzęcej (najczęściej świńskiej lub bydlęcej).
Po oczyszczeniu jej z komórek zostaje coś w rodzaju "rusztowania", na którym mogą się stopniowo osiedlać własne komórki pacjenta. Dzięki temu organizm lepiej przyjmuje implant, a ryzyko rozwoju groźnych bakterii jest o wiele mniejsze. W 2023 r. w Ameryce Północnej użyto ponad 42 tys. takich implantów.
Coraz częściej stosuje się też dodatki, tzw. biostymulatory, np. kwas polimlekowy czy hydroksyapatyt wapnia. Pobudzają one produkcję kolagenu – białka odpowiedzialnego za sprężystość i "młodość" tkanek – dzięki czemu gojenie jest trwalsze. Rozwiązaniem pośrednim są materiały biosyntetyczne. Mają one część zalet siatek biologicznych, ale są tańsze. Z tego powodu bywają wybierane jako kompromis między skutecznością a kosztami leczenia2.
Przepuklina - personalizacja leczenia
W leczeniu przepukliny stopniowo odchodzi się od podejścia typu "jeden rozmiar dla wszystkich" na rzecz spersonalizowanej opieki nad pacjentem. Chirurdzy coraz częściej dostosowują techniki operacyjne i materiały do indywidualnej anatomii, stanu zdrowia i stylu życia pacjenta. Brane są pod uwagę takie czynniki jak wiek, poziom aktywności fizycznej, wskaźnik masy ciała czy ryzyko nawrotu hernii.
Wykorzystanie zaawansowanych narzędzi, takich jak obrazowanie tomografii komputerowej 3D, pozwala na precyzyjne planowanie zabiegu. W najnowocześniejszych ośrodkach stosuje się już sensory wmontowane w nici chirurgiczne, które przekazują dane o napięciu tkanek podczas gojenia, umożliwiając wczesne wykrywanie potencjalnych problemów5.
Wirtualna edukacja i globalna współpraca
Platformy internetowe, takie jak Surge- On, rewolucjonizują edukację chirurgiczną w zakresie leczenia przepukliny. Operatorzy mogą dzięki nim uczestniczyć w transmitowanych na żywo demonstracjach zabiegów, wymieniać się doświadczeniami i otrzymywać feedback od ekspertów z całego świata w czasie rzeczywistym.
Dostęp do bibliotek wideo wysokiej jakości oraz kursów strukturalnych umożliwia ciągłe doskonalenie umiejętności, niezależnie od miejsca zamieszkania. Ten rodzaj współpracy międzynarodowej przyspiesza rozpowszechnianie najlepszych praktyk i umożliwia chirurgom z odległych regionów korzystanie z edukacji na światowym poziomie. Przed erą cyfrową, aby poznać nowe techniki, lekarze musieli podróżować na konferencje lub do innych szpitali – dziś mają dostęp do wiedzy 24 godz. na dobę2.
Monitorowanie pooperacyjne i telemedycyna
Coraz ważniejsze staje się także zdalne kontrolowanie pacjentów po operacji. Dzięki noszonym przez nich niewielkim urządzeniom lekarze mogą sprawdzić, jak pracują mięśnie w miejscu zabiegu i czy nie pojawia się tam zbyt duże napięcie, które mogłoby zagrozić efektom operacji. Gdy urządzenia wykryją coś niepokojącego, system telezdrowia automatycznie umawia wizytę online, żeby lekarz mógł szybko zareagować.
W Australii działa już ogólnokrajowa baza danych My Health Record, która gromadzi informacje o operacjach przepukliny. Umożliwia to ocenę skuteczności leczenia w całym kraju, bez potrzeby ręcznego zbierania danych przez szpitale.
Wraz z rosnącym zainteresowaniem zdalnym monitorowaniem zdrowia producenci łączą implanty z aplikacjami i analizą danych w chmurze. Dzięki temu informacje o gojeniu ran trafiają do systemu na bieżąco, a lekarze będą mogli jeszcze lepiej doskonalić stosowane metody operacyjne6.
Sztuczna inteligencja w chirurgii przepuklinowej
Terapia tego schorzenia staje się coraz łatwiejsza dzięki narzędziom AI. Algorytmy pomagają chirurgom lepiej oceniać ryzyko powikłań u pacjenta przed zabiegiem, analizując setki zmiennych. Modele AI mogą również przewidywać, jak będzie przebiegał proces starzenia mięśni u danej osoby, co ułatwia dopasowanie odpowiedniego dla niej typu siatki.
W przyszłości sztuczna inteligencja może zostać połączona z robotami chirurgicznymi tak, by same wykonywały część zadań – np. szycie tkanek czy pomaganie chirurgowi w najtrudniejszych momentach operacji. To na razie wizja na kolejne lata, ale wszystko wskazuje na to, że rozwój technologii wielkimi krokami zmierza właśnie w tę stronę7.
Leczenie przepukliny przeszło długą drogę od prymitywnych technik starożytnego Egiptu po zaawansowane systemy robotyczne XXI w. Współczesna medycyna oferuje pacjentom bezpieczne, skuteczne i coraz mniej inwazyjne metody pozbywania się tej przykrej dolegliwości.
Połączenie najnowszych technologii z rosnącą wiedzą medyczną oznacza, że pacjenci mogą liczyć na coraz lepsze wyniki leczenia, krótszy czas rekonwalescencji oraz mniejsze ryzyko powikłań.
- 1. Şeker G, Kulacoglu H, Öztuna D. Changes in the frequencies of abdominal wall hernias and the effect of socio-economic status. Clinics (Sao Paulo). 2014;69(3):172–176.
- 2. McCartney J. New approaches, trends are emerging in hernia repair. Bulletin of the American College of Surgeons. 2023;108(3).
- 3. Amid PK. Lichtenstein Tension-Free Hernioplasty. In: Schumpelick V, Nyhus LM, eds. Meshes: Benefits and Risks. Springer; 2003.
- 4. Prowans P, El Fray M, et al. First Use of UV-Light-Sensitive Biomaterial in Hernia Repair. Preprints.
2024. - 5. Śmietański M, Karbowski K, et al. Development and implantation of 3D anatomically tailored individualized mesh (ILAM) for laparoscopic inguinal hernia repair. Hernia. 2023.
- 6. Australian Government Department of Health and Aged Care. My Health Record – information for consumers. 2025.
- 7. Walker VL, et al. The role of artificial intelligence

 Nasze magazyny
Nasze magazyny