W 1721 roku, włoski lekarz Antonio Vallisneri miał okazję zgłębić tajniki budowy kobiecego ciała na przykładzie zwłok młodej mężatki, która zmarła bezdzietnie. Jego uwagę zwróciły jajniki denatki: duże, białawe i połyskliwe.
Skwapliwie odnotował to kuriozum, porównując gonady przedwcześnie zmarłej kobiety do jaj gołębia. Jego odkrycie, choć nietypowe, nie oznaczało przełomu w medycynie, być może jednak Vallisneri opisał je po to, by inny lekarz, który odkryłby podobnie wyglądające jajniki, mógł zacząć zastanawiać się nad naturą tego zjawiska.
Potrzeba było kolejnych 120 lat, żeby temat dziwnie zbudowanych jajników wrócił. Tym razem dwóch specjalistów, Achille Chereau i Karl von Rokitansky, opisało włókniste i sklerotyczne zmiany w jajnikach o charakterze zwyrodnieniowym wraz z wodniakiem (gromadzeniem się płynu wewnątrz pęcherzyka jajnika).
W następnych latach kolejni specjaliści dzielili się swoimi obserwacjami – pojawiły się też sugestie, żeby usuwać nieprawidłowo zbudowane jajniki lub też nakłuwać torbiele, celem usunięcia zgromadzonego w nich płynu. Wreszcie w 1935 roku, ponad 200 lat od odkrycia włoskiego lekarza, ginekolodzy Irving Freiler Stein i Michael Leo Leventhal podzielili się swoimi spostrzeżeniami: u 7 pacjentek z powiększonymi jajnikami, które w dodatku miały zarost i nie miesiączkowały, częściowe wycięcie gonad przywróciło cykl menstruacyjny.
Dwóm z nich udało się nawet zajść w ciążę1. W XX i XXI wieku machina wreszcie przyspieszyła, ale gdybyśmy mieli opisać historię odkryć w temacie zespołu policystycznych jajników, to właśnie kluczowy okres mierzyłby się od pierwszego odnotowanego przypadku do pierwszej skutecznej metody leczenia.
Brakuje tu wartkiej fabuły i nagłych zwrotów akcji. Opowieść ta jest cicha i jakby niewidzialna – tak jak same pacjentki, które przez wieki cierpiały w milczeniu, nie rozumiejąc, dlaczego los nie tylko nie obdarował ich dzieckiem (głównym celem życia kobiet przez tysiąclecia), ale odebrał także urodę, czyniąc z nich jakby karykaturę piękna i płodności.
Dzisiaj sprawa wygląda zupełnie inaczej: diagnozę PCOS często słyszą już dwunastolatki, a wielotorowa terapia pozwala setkom chorych osiągać wiele upragnionych celów. Wciąż jednak pozostaje wiele niewiadomych.
Skąd się biorą torbiele?
Zespół policystycznych jajników (PCOS) jest najczęściej występującym schorzeniem endokrynologicznym u kobiet w wieku rozrodczym, dotykającym według różnych szacunków od 5% do nawet 26% populacji żeńskiej na całym świecie2,3. Ze względu na swoją niejednorodność, manifestuje się w różnych formach – od klasycznych przypadków z pełnym spektrum objawów, po formy łagodniejsze.
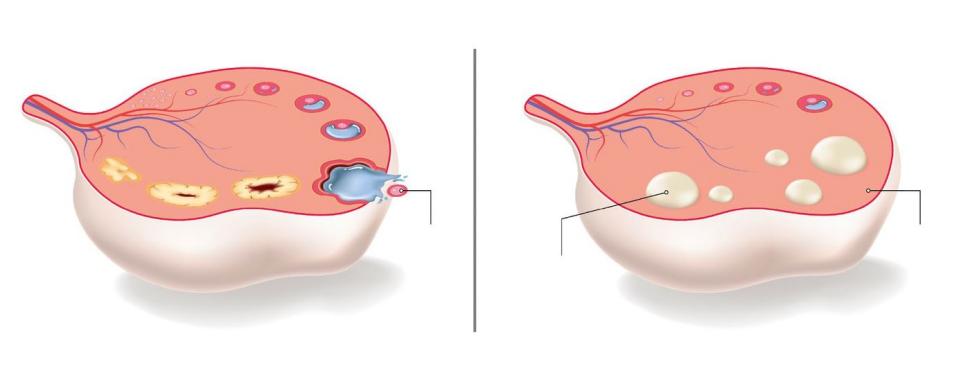
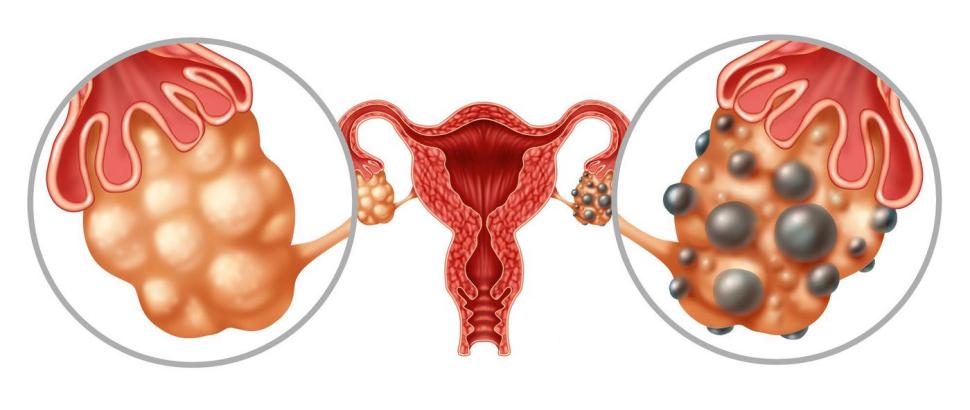
To sprawia, że właściwa diagnoza i personalizacja leczenia są kluczowe dla poprawy jakości życia pacjentek. Zawsze jednak mamy do czynienia z cystami (torbielami) na jajnikach, powstałymi z nie do końca dojrzałych pęcherzyków, które powinny uwalniać komórki jajowe, ale na pewnym etapie ich rozwój ulega zatrzymaniu i nie dochodzi do owulacji.

Dotychczas nie poznano dokładnie przyczyn powstawania torbieli na jajnikach, jednak powszechnie akceptuje się podejrzenie istnienia zależności między silnymi predyspozycjami genetycznymi, a czynnikami środowiskowymi i epigenetycznymi (zarządzającymi aktywnością genów).
Badania nad bliźniętami sugerują, że aż 70% ryzyka wystąpienia PCOS wynika właśnie z czynników genetycznych: zidentyfikowano około 30 „miejsc” na DNA, powiązanych z tym zespołem, które są pośrednio odpowiedzialne za wydzielanie i działanie gonadotropin, biosyntezę androgenów, metabolizm węglowodanów oraz wiek wystąpienia menopauzy.
Jednym z najistotniejszych markerów genetycznych jest gen DENND1A, zaangażowany w regulację produkcji androgenów w komórkach osłonki jajnika. Natomiast wśród mechanizmów epigenetycznych, zwiększających ryzyko PCOS, warto wymienić metylację DNA oraz ekspozycję na pewne hormony2,3.
Na przykład, jeżeli z jakiegoś powodu ciężarna ma podwyższony poziom androgenów lub hormonu anty-Müllerowskiego (AMH), to córka, którą nosi, będzie mieć trwale przeprogramowany rozwój metaboliczny i reprodukcyjny, a w przyszłości grozi jej zachorowanie na PCOS2,3,5.
Własne hormony kobiety również mogą mieć swój wkład w rozwój zespołu policystycznych jajników. Dysregulacja pulsacyjnego wydzielania gonadoliberyny (GnRH, hormonu oddziałującego na przysadkę mózgową) skutkuje nadmiernym wyrzutem hormonu luteinizującego (LH) przy jednoczesnym niedoborze hormonu folikulotropowego (FSH).
Wysokie stężenie LH pobudza komórki osłonki jajnika do nadprodukcji androgenów, podczas gdy niski poziom FSH uniemożliwia dojrzewanie pęcherzyka. Dodatkowo, wspomniany już AMH bezpośrednio hamuje aktywność aromatazy, enzymu umożliwiajacego przemianę androgenów w estrogeny6,7.
Ale to wciąż nie są wszystkie mechanizmy zwiększające ryzyko PCOS. Kolejnym z nich jest insulinooporność, która dotyczy od 50% do 70% pacjentek z torbielowatością jajników, niezależnie od ich masy ciała. Nie tylko sprzyja ona otyłości, ale działa też bezpośrednio na jajniki, uwrażliwiając je na działanie LH i potęgując produkcję testosteronu6,7. Insulina hamuje również syntezę białka SHBG (globuliny wiążącej hormony płciowe) w wątrobie,
co drastycznie zwiększa poziom wolnych androgenów w krwiobiegu3,5,6.
Wreszcie są przewlekłe stany zapalne o niskim nasileniu. Ostatnie badania podkreślają ich rolę w patogenezie PCOS wraz z aktywnością makrofagów (rodzaj białych krwinek) 3,6,7. Pacjentki z tym zespołem wykazują bowiem podwyższone poziomy markerów zapalnych, takich jak białko C-reaktywne (CRP), interleukina-6 (IL-6) oraz TNF-alfa, wydzielane przez makrofagi 3,6,8.
A chemikalia? To istotny czynnik zewnętrzny, zaburzający gospodarkę hormonalną. Bisfenol A (BPA) czy niektóre filtry UV (np. oksybenzon) mogą naśladować działanie hormonów lub zaburzać ich syntezę, zaostrzając objawy zespołu7.
Ostatnim mechanizmem branym pod uwagę jest ewolucyjna teoria "niedopasowania". Sugeruje ona, że cechy PCOS – takie jak zdolność do gromadzenia energii i zwiększona siła mięśniowa – mogły być korzystne dla naszych przodkiń w okresach głodu i wysokiej aktywności fizycznej. W obecnym, siedzącym trybie życia i przy nadmiarze kalorii, te same mechanizmy prowadzą do otyłości, cukrzycy i chorób układu krążenia5.
Nie żyjemy w jałowym środowisku. Wręcz przeciwnie – styl życia większości z nas sprzyja rozwojowi chorób metabolicznych. Czynniki te mogą nakładać się na siebie, zwiększając ryzyko schorzenia, które odbiera kobiecie urodę, płodność i nierzadko chęć do życia.

To nie PCOS
Choć wydaje się, że pełnoobjawowy zespół policystycznych jajników wygląda na tyle charakterystycznie, że nie da się go z niczym pomylić, to zdarzają się błędne diagnozy, zwłaszcza w odniesieniu do chorób rzadkich. Dotyczy to np. pań z nieklasycznym wrodzonym przerostem nadnerczy, chorobą, w której przebiegu w wyniku niedoboru kortyzolu i nadmiaru androgenów obserwuje się hirsutyzm, trądzik i zaburzenia miesiączkowania.12
Innym schorzeniem, często mylnie diagnozowanym jako PCOS jest zespół Cushinga, czyli nadmiar kortyzolu wywołany gruczolakiem nadnercza lub (częściej) przyjmowaniem niektórych leków. Tutaj również mówimy o podobnych objawach, łącznie z opuchlizną twarzy i zaburzeniami psychicznymi.13
W tych przypadkach prawidłowe rozpoznanie już od początku diagnostyki pozwoliłoby wcześniej wdrożyć właściwe terapie, wydaje się jednak, że łatwiej doszukiwać się u pacjentki powszechnego problemu, jakim są torbiele na jajnikach, niż schorzenia, które rocznie dotyka jedynie 40 osób na milion.13
PCOS - objawy
Choroby hormonalne mają to do siebie, że często rozwijają się w ukryciu przez lata. Najbardziej charakterystycznym symptomem PCOS są rzadkie miesiączki lub ich całkowity brak, wynikające z przewlekłego braku owulacji3,6. Zespół policystycznych jajników jest obecnie uznawany za główną przyczynę niepłodności owulacyjnej u kobiet2,3.
Nadmiar męskich hormonów objawia się hirsutyzmem (szorstkie, ciemne włosy w miejscach typowych dla mężczyzn), uporczywym trądzikiem oraz łysieniem typu męskiego3,6.
Większość kobiet z PCOS (od 38% do 88%) zmaga się z nadwagą lub otyłością, zazwyczaj typu brzusznego. Zespół ten drastycznie zwiększa ryzyko cukrzycy typu 2, nadciśnienia tętniczego oraz dyslipidemii, co przekłada się na wyższe ryzyko incydentów sercowo-naczyniowych,
takich jak zawał serca czy udar3,5,6.
Często pomijanym, a niezwykle istotnym aspektem, są zaburzenia nastroju. Pacjentki z PCOS są o wiele bardziej narażone na lęki i depresję. Problemy z samoakceptacją, zaburzony obraz własnego ciała oraz stygmatyzacja, związana z otyłością, znacząco obniżają ogólną jakość życia10.
Zespół policystycznych jajników jest więc problemem złożonym, rzutującym nie tylko na życie kobiety nim dotkniętej, ale też jej najbliższych, znacząco obniżając szanse na naturalne poczęcie, ale zwiększając ryzyko różnego rodzaju problemów, od insulinooporności po myśli autodekstrukcyjne. Tylko kompleksowe podejście do terapii wraz ze wsparciem rodziny i przyjaciół pomogą utrzymać schorzenie w ryzach.
PCOS - mniej znane przyczyny
Choć najczęściej zespół policystycznych jajników kojarzony jest z otyłością i insulinoopornością, specjaliści wskazują na szereg rzadszych mechanizmów, które mogą prowadzić do jego rozwoju lub modyfikować przebieg schorzenia.
Jednym z rzadszych przypadków jest zespół typu B, w którym PCOS współwystępuje z ekstremalną insulinoopornością, rogowaceniem ciemnym oraz toczniem rumieniowatym układowym. Inne nietypowe formy mogą wynikać z bezpośrednich mutacji receptora insuliny lub zaburzeń w ścieżkach sygnałowych wewnątrz komórki. Istnieją również dowody, że u niektórych kobiet proces autoimmunologiczny, wyzwalający PCOS, może być zapoczątkowany przez chronicznie niski poziom progesteronu.
Opisano przypadki, w których objawy PCOS były bezpośrednim skutkiem obecności insulinomy (guza wydzielającego insulinę). Co ciekawe, po jego chirurgicznym usunięciu objawy zespołu u pacjentki całkowicie ustąpiły.
Podobny mechanizm może towarzyszyć przetrwałej hipoglikemii hiperinsulinemicznej (rozrostu komórek beta przy jednoczesnym zaniku wysp trzustkowych). Ponadto PCOS często występuje u kobiet z lipodystrofią (miejscowym zanikiem tkanki tłuszczowej), gdzie insulinooporność jest wpisana w naturę tego schorzenia.
Niektóre przypadki zespołu policystycznych jajników mogą być indukowane przez leki, np. kwas walproinowy, stosowany w epilepsji czy substancje przeciwpsychotyczne, które drastycznie zwiększają insulinooporność.
Nowym, rzadko rozważanym czynnikiem jest „zanieczyszczenie” światłem – badania sugerują, że stała ekspozycja na światło (brak ciemności w nocy) może zaburzać cykl hormonalny, prowadzić do zmian w jajnikach i podnosić poziom testosteronu.
Nietypowe powiązania odkryto również między PCOS, a stanem mikrobiomu nie tylko jelit, ale także pochwy i jamy ustnej. Na przykład, u kobiet z PCOS i zapaleniem dziąseł stwierdza się większe ilości specyficznych bakterii, takich jak Porphyromonas gingivalis, co może wpływać na ogólnoustrojową odpowiedź immunologiczną12.
Wszystkie te przypadki pokazują, że PCOS nie jest jednolitym schorzeniem, a jego skuteczne leczenie wymaga często wyjścia poza standardowe schematy i poszukiwania indywidualnych przyczyn.

Według najnowszych wytycznych z 2023 roku, u dorosłych kobiet diagnozę stawia się na podstawie dwóch z trzech kryteriów:
• widoczny lub też potwierdzony badaniami krwi hiperandrogenizm,
• zaburzenia owulacji,
• obecność torbieli na jajnikach w obrazie USG lub podwyższony poziom AMH we krwi.
U nastolatek prawidłowe rozpoznanie bywa trudniejsze, wymaga bowiem jednoczesnego stwierdzenia hiperandrogenizmu i zaburzeń owulacji. Raczej nie wykonuje się u nich badania ultrasonograficznego czy oznaczenia poziomu AMH ze względu na niską specyficzność wymienionych testów w tym wieku3,10,11.
Zespołu policystycznych jajników nie da się wyleczyć, ale można go zaleczyć, zmniejszając jego wpływ na życie oraz obniżając ryzyko wystąpienia chorób współtowarzyszących. Leczenie nie jest uniwersalne, musi być ściśle dostosowane do priorytetów pacjentki i jej etapu życia.
Modyfikacja stylu życia to fundament terapii.
Zmiany zaleca się jako leczenie pierwszego rzutu dla wszystkich kobiet z PCOS. Nawet niewielka utrata masy ciała (ok. 5-10%) może przywrócić regularną owulację i poprawić płodność. Kluczowa jest zrównoważona dieta bez nadmiernych restrykcji i regularna aktywność fizyczna (minimum 2,5-5 godzin tygodniowo ćwiczeń o umiarkowanej intensywności)3,10.
Leczenie objawów niepłodności opiera się na kilku ścieżkach i obejmuje przyjmowanie leków oraz suplementów:
• złożonych doustnych środków antykoncepcyjnych, które są podstawą w regulacji cyklu i leczeniu hirsutyzmu – hamują one wyrzut androgenów i chronią endometrium przed rozrostem3,10,11,
• metforminy, stosowanej głównie przy zaburzeniach metabolicznych i insulinooporności – ten lek pomaga w regulacji cyklu i redukcji masy ciała, szczególnie u pacjentek z BMI równym co najmniej 25 kg/m²,8,10,11
• witaminy D i wapnia, które, szczególnie w połączeniu z metforminą, poprawiają regularność miesiączek, sprzyjają dojrzewaniu pęcherzyków jajowych i obniżają parametry metaboliczne, takie jak poziom cukru czy cholesterolu7,
• inozytolu, suplementu diety, który działa podobnie do metforminy, ale wywołując mniej działań nieporządanych10,11,
• leków antyandrogenowych (np. spironolaktonu), jeżeli po 6 miesiącach nie nastąpi poprawa, wymaga to bezwzględnego podania antykoncepcji ze względu na ryzyko wystąpienia wad u płodu3,10,11,
• agonistów receptora GLP-1 (np. liraglutyd, semaglutyd), substancji wykazujących dużą skuteczność w redukcji masy ciała poprawie parametrów hormonalnych w PCOS3,10,11.
W ciężkich przypadkach otyłości u kobiet z wielotorbielowatością jajników rozważa się chirurgię bariatryczną (operację zmniejszenia żołądka), która, chociaż jest drastycznym rozwiązaniem, to skutecznie poprawia stan zdrowia metabolicznego, a przez to korzystnie wpływa na płodność3,11.
W przypadku chęci zajścia w ciążę, letrozol jest obecnie preferowanym lekiem pierwszego rzutu w indukcji owulacji. Jeśli leczenie farmakologiczne zawiedzie, kolejnymi opcjami są gonadotropiny, laparoskopowa operacja jajników lub techniki in vitro, gdzie szczególny nacisk kładzie się na unikanie zespołu hiperstymulacji jajników3,10.
Coraz częściej mówi się też o terapii statynami, które pomagają w walce z dyslipidemią i stanami zapalnymi, a także mogą obniżać produkcję androgenów przez jajniki. Natomiast przyszłość leczenia PCOS należy do nowatorskich metod biochemicznych i genetycznych.
Specjaliści wierzą, że regulacja aktywności interleukiny-22 poprawi wrażliwość na insulinę i funkcje jajników, a mikro RNA (miRNA) pomoże nie tylko zdiagnozować zespół policystycznych jajników, ale też wpłynie na ekspresję genów, łagodząc objawy schorzenia. Wkroczenie tych badań w fazę kliniczną będzie czymś więcej niż tylko nadzieją dla milionów pacjentek7.
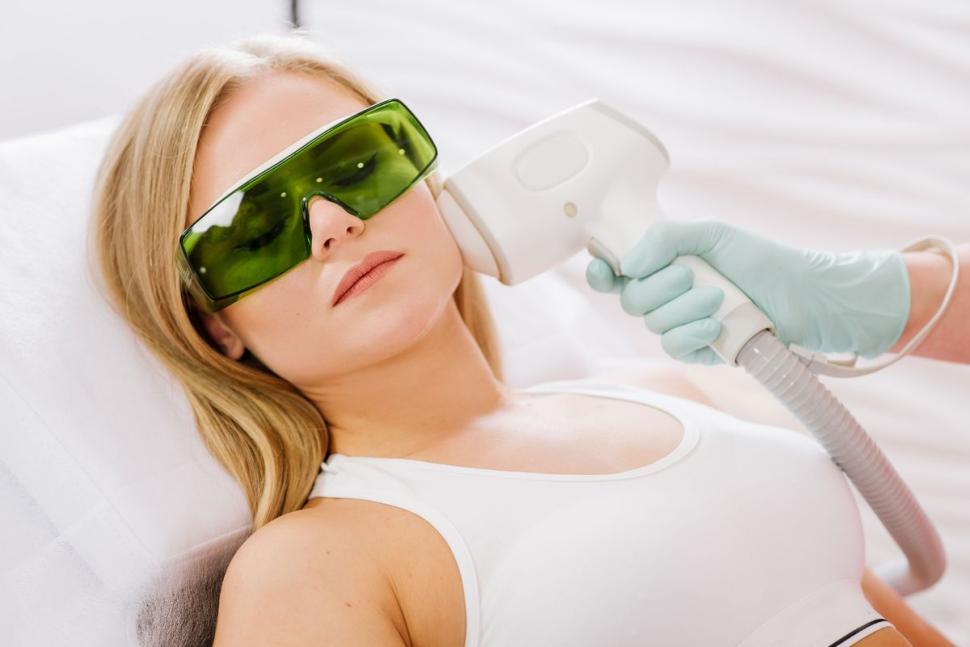
Równie ważne są terapie kosmetyczne i wsparcie psychiczne. Do walki z hirsutyzmem twarzy poleca się depilację laserową i światłoterapię, co ma bezpośrednie przełożenie na redukcję lęku i depresji. Każda pacjentka powinna być również poddana badaniu przesiewowemu w kierunku zdrowia psychicznego, aby w razie potrzeby otrzymać wsparcie psychologiczne lub terapię poznawczo-behawioralną10,11.
Zespół policystycznych jajników to schorzenie towarzyszące kobiecie przez całe życie, od okresu dojrzewania aż po menopauzę. Nowoczesne podejście terapeutyczne ewoluuje w stronę medycyny precyzyjnej, która dzięki analizie fenotypów (wyglądu klinicznego) i danych genetycznych pozwoli w przyszłości na jeszcze lepsze dopasowanie leczenia. Kluczowym elementem pozostaje jednak wczesne rozpoznanie, kompleksowa opieka wielospecjalistyczna oraz wzmocnienie pozycji samej pacjentki w procesie leczenia.
OBJAWY PCOS: Co widać, a czego nie?
- Hirsutyzm – nadmierne owłosienie typu męskiego na twarzy, klatce piersiowej, brzuchu, plecach, a nawet palcach u rąk i nóg
- Zespół metaboliczny (połączenie otyłości brzusznej, insulinooporności, zaburzeń lipidowych i nadciśnienia)
- Zaburzenia jelitowe – wzdęcia, zaparcia, biegunki, zespół jelita drażliwego (IBS)
- Zaburzenia koncentracji, mgła mózgowa
- Tkliwość i obrzęk piersi, zwłaszcza w drugiej fazie cyklu menstruacyjnego
- Bóle miednicy i podbrzusza
- Bezsenność lub zła jakość snu, bezdech senny
- Niealkoholowe stłuszczenie wątroby
- Bardzo wysokie libido lub, znacznie częściej, jego obniżenie, trudności z osiąganiem satysfakcji seksualnej, inne zaburzenia seksualne, wynikające ze stanu psychicznego pacjentki
- Przewlekłe zmęczenie, apatia
- Bardzo szybki w krótkim czasie przyrost masy ciała, szczególnie w okolicach talii, otyłość
- Niedobory witaminy D, folianów i witaminy B12, trudne do wyrównania z pomocą diety i suplementów
- Bóle głowy i migreny
- Hidradenitis suppurativa, czyli ropnie mnogie pach lub trądzik odwrócony, przewlekła, zapalna choroba skóry, objawiająca się bolesnymi guzkami, ropniami i przetokami, głównie w okolicach pach, pachwin, sromu i odbytu
- Łatwe pękanie drobnych naczyń krwionośnych i powstawanie siniaków
- Łysienie androgenowe – przerzedzenie włosów na czubku głowy i skroniach (zakola)
- Nasilone objawy zespołu napięcia przedmiesiączkowego
- Rogowacenie ciemne – ciemne i pogrubione plamy na skórze, pojawiające się na szyi, pod pachami, w pachwinach lub pod piersiami
- Kompleksy, zaburzenia obrazu ciała, wstyd
- Włókniaki na skórze szyi, powiekach, pod pachami i na plecach
- Oporny na leczenie trądzik na twarzy, klatce piersiowej, plecach
- Przetłuszczanie skóry i skóry głowy oraz włosów
- Zaburzenia cyklu menstruacyjnego – całkowity brak lub ustanie miesiączki, rzadkie miesiączki (mniej niż 9 rocznie), trwające mniej niż 21 lub ponad 35 dni
- Bardzo obfite krwawienia podczas miesiączki, silny ból menstruacyjny
- Izolacja społeczna i towarzyska
- Niepłodność z powodu braku owulacji lub trudności z zajściem w ciążę, spowodowane rzadkimi owulacjami
- Obniżenie poczucia własnej wartości
- Wahania nastroju, depresja, stany lękowe, huśtawka emocjonalna
- Insulinooporność
- Zwiększony apetyt lub napady wilczego głodu, zwłaszcza na słodycze
- Trudności z kontrolą masy ciała i odchudzaniem, pomimo stosowania diety i aktywności fizycznej
- Obrzęki twarzy i całego ciała, zwłaszcza w drugiej fazie cyklu menstruacyjnego
https://www.mp.pl/pacjent/ginekologia/choroby/260942,zespol-policystycznych-jajnikow-pcos
https://pmc.ncbi.nlm.nih.gov/articles/PMC5393469/https://www.pcosaa.org/pcos-symptoms
https://www.mayoclinic.org/diseases-conditions/pcos/symptoms-causes/syc-20353439
https://www.ncbi.nlm.nih.gov/books/NBK459251/
https://www.center4research.org/polycystic-ovary-syndrome-pcos-signs/
- Adv Clin Exp Med. 2017;26(3):555–558
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12478466/
- https://www.ncbi.nlm.nih.gov/books/NBK459251/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC11229724/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12626130/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC11841159/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC9964744/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12040014/
- https://mcpress.mayoclinic.org/nutrition-fitness/perimenopause-pms-and-pcos-all-about-the-period/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC10505534/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC11899933/
- https://www.intechopen.com/chapters/79975
- https://www.mdpi.com/2075-4418/12/9/2045
- https://pmc.ncbi.nlm.nih.gov/articles/PMC3387479/

 Nasze magazyny
Nasze magazyny