Przewlekła niewydolność żylna dotyczy 47% kobiet i 37% mężczyzn w Polsce. Według klasyfikacji CEAP większość jest w zaawansowanym stadium choroby, a 62% z nich nigdy nie leczyło się z powodu PNŻ1.
Pod nazwą przewlekła niewydolność żylna kryją się 4 schorzenia:
- choroba żylakowa, polegająca na trwałym poszerzeniu żyły powierzchniowej o średnicy ≥3 mm w pozycji stojącej;
- zespół pozakrzepowy, gdyż w 40% przypadków PNŻ jest skutkiem zakrzepicy żył głębokich;
- pierwotna niewydolność zastawek żylnych, która zazwyczaj jest cechą wrodzoną i dziedziczną;
- zespoły uciskowe, np. zespół ucisku lewej żyły nerkowej2.
Klasyfikacja CEAP
Symptomami ucisku lewej żyły są przewlekły ból i obrzęk lewej nogi. Niekiedy dolegliwości ustępują w pozycji leżącej, a nasilają się podczas stania lub wysiłku fizycznego.
Rozpoznanie bywa trudne. W dobrych warunkach ultrasonografia dopplerowska pozwala na wykazanie asymetrii przepływu żylnego w żyłach biodrowych i utrudnienie odpływu dogłowowego po chorej stronie. Jednak w tym przypadku złotym standardem jest wenografia TK, która pozwala na wykazanie uciśnięcia żyły.
Leczenie polega na wszczepieniu stentu w miejscu ucisku i zwężenia. Klasyfikacja CEAP Znacznym postępem w opisywaniu patologii żylnej stało się wprowadzenie w 1994 r. przez American Venous Forum klasyfikacji CEAP przewlekłej niewydolności żylnej, która precyzuje definicje i sugeruje jednolity sposób przedstawiania nieprawidłowości w obrębie układu żylnego1.
Teraz lekarze, oceniając stan żył, kierują się ustandaryzowaną klasyfikacją objawów klinicznych (C), etiologii (E), lokalizacji anatomicznej (A) i przyczyn patofizjologicznych (P) - CEAP. Pozwala im ona określić w skali punktowej stopień zaawansowania choroby1.
Klasyfikacja kliniczna (C)
0 - zmiany niewidoczne i niewyczuwalne
1 - teleangiektazje i żylaki siatkowate
2 - żylaki
3 - obrzęk
4 - zmiany skórne (A: przebarwienie, wyprysk; B: lipodermatosclerosis)
5 - wygojone owrzodzenie
6 - czynne owrzodzenie
Etiologia (E)
EC - zespoły wrodzone
EP - zmiany pierwotne o nieznanej przyczynie
ES - zmiany nabyte (wtórne) ze znanych przyczyn
Lokalizacja anatomiczna zmian (A)
AS - żyły powierzchowne
1 - teleangiektazje i żylaki siatkowate
2 - żyła odpiszczelowa powyżej kolana
3 - żyła odpiszczelowa poniżej kolana
4 - żyła odstrzałkowa
5 - inne żyły powierzchowne
AD - żyły głębokie
6 - żyła główna dolna
7 - żyła biodrowa wspólna
8 - żyła biodrowa wewnętrzna
9 - żyła biodrowa zewnętrzna
10 - żyły miednicy
11- żyła udowa wspólna
12 - żyła udowa głęboka
13 - żyła udowa powierzchowna
14 - żyła podkolanowa
15 - żyły głębokie podudzia
16 - żyły mięśniowe
AP - żyły przeszywające (tzw. perforatory)
17 - żyły przeszywające uda
18 - żyły przeszywające podudzia
Patofizjologia (P)
PR - refluks
PO - niedrożność
PR,O - refluks i niedrożność
Skala punktowa CEAP
Punktacja dysfunkcji układu żylnego opiera się na ocenie:
- nasilenia dolegliwości i powikłań związanych z przewlekłą niewydolnością żylną (0-18 pkt),
- anatomicznej rozległości zmian (0-18 pkt),
- stopnia upośledzenia zdolności do pracy zarobkowej (0-3 pkt).
Przykładowo oznaczenie C2ECA3PO oznacza wrodzone żylaki podudzia spowodowane niedrożnością2.
Bibliografia
- https://goo.gl/9wrxVW
- The Journal of Orthopaedics Trauma Surgery and Related Research, styczeń 2016, s. 28-36
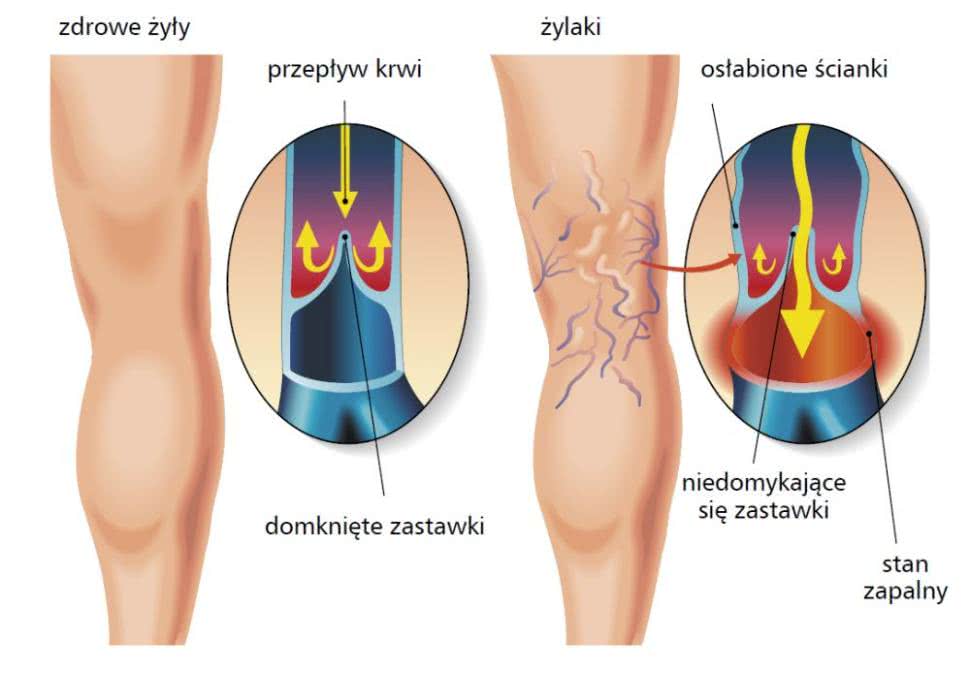
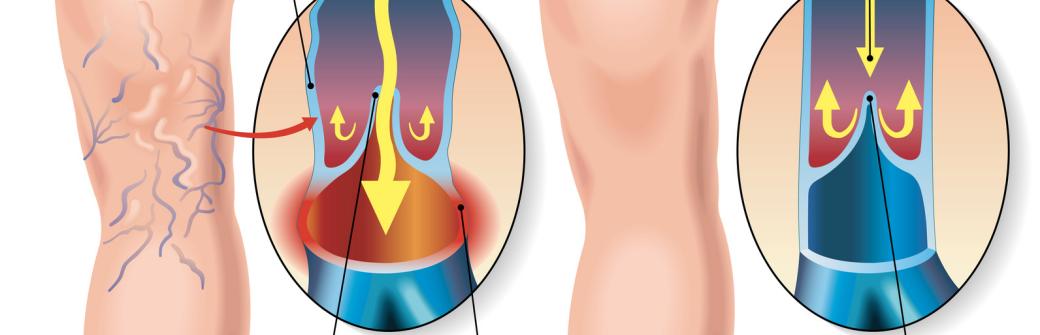
Zaczyna się od skurczu serca, który wypycha z niego natlenowaną krew. Płynie ona przez tętnice, tętniczki aż do sieci drobniutkich naczyń włosowatych. Tam oddaje tlen i składniki odżywcze, a pobiera dwutlenek węgla. Naczynka włosowate łączą się ze sobą, tworząc żyły, których zadaniem jest odprowadzenie tej krwi do serca. Spływa ona z żył powierzchniowych do tych, które leżą w głębi mięśni. Po drodze przechodzi przez żyły łączące. Ciśnienie wytwarzane przez pulsowanie mięśnia sercowego nie wystarcza do przepchnięcia krwi przez cały krwiobieg z powrotem do serca.
Dlatego nasz organizm wyposażony jest w mechanizmy, które ułatwiają powrót krwi z nóg w górę, ku sercu, oraz zapobiegają jej cofaniu się. Mięśnie łydek stanowią rodzaj pompy, natomiast zastawki żylne działają jak bramki na lotnisku, uniemożliwiając krwi spływanie.
Choroba żylakowa
Gdy jeden z elementów tego precyzyjnego mechanizmu zaczyna szwankować - w wyniku utraty elastyczności ścian żylnych, przy niedomykaniu zastawek itp. - pojawiają się kłopoty. Medycy fachowo określają je mianem przewlekłej niewydolności żylnej. Dochodzi wtedy do nadciśnienia żylnego, czyli zatrzymania krwi w kończynach dolnych, oraz krążenia wstecznego. Cofająca się krew wypełnia najpierw naczynka, a później żyły podskórne. Mają one bardzo cienkie ścianki, dlatego po pewnym czasie zalegająca w nich krew rozpycha je.
To jednak nie wszystko. Proces ten uruchamia bowiem kolejne. Przede wszystkim powstanie pułapki leukocytarnej, czyli przemieszczania się leukocytów poza światło naczynia, co indukuje uwolnienie z leukocytów mediatorów reakcji zapalnej, wolnych rodników oraz enzymów proteolitycznych3. Pod wpływem przeciążenia objętościowego i ciśnieniowego oraz uszkodzenia w wyniku reakcji zapalnej dochodzi do zwiększenia przepuszczalności naczyń i powstawania obrzęku. Powstały płyn przesiękowy jest bogaty w fibrynogen. Ten zaś może odkładać się wokół naczyń mikrokrążenia w postaci "mankietów fibrynowych".
Pobudzenie fibroblastów powoduje zastępowanie tkanki podskórnej włóknistą. Aktywacja procesów zapalnych i nadmierna filtracja powodująca zwiększenie lepkości krwi mogą stać się przyczyną zakrzepicy w naczyniach mikrokrążenia. Ponadto uruchomione zostają mechanizmy obronne organizmu, m.in. wzrost produkcji hialuronianu. Ma on zdolność wiązania dużej ilości cząsteczek wody. Gdy dostaje się do przestrzeni pozanaczyniowej, wędruje z niej do naczyń limfatycznych. Tam też przyciąga wodę, co powoduje uczucie ciężkości nóg4.
Nadciśnienie żylne stymuluje również rozkład kolagenu oraz utratę sprężystości ścian żył i zastawek żylnych. Osłabione zastawki nie są w stanie powstrzymać żylnego refluksu, czyli cofania się krwi... Najpierw na skórze pojawiają się czerwone pajączki (teleangiektazje), a następnie ścianki większych żył przerastają i stają się widoczne pod skórą. Te zgrubiałe sznurki żył nazywamy żylakami.
W tym okresie chorobie nie towarzyszą poważniejsze dolegliwości.
Kobiety na cenzurowanym
Żylaki częściej występują u pań. Płeć żeńska uznawana jest za jeden z czynników ryzyka obok przyjmowania doustnych środków antykoncepcyjnych, licznych ciąż oraz otyłości, pracy w pozycji siedzącej lub stojącej, wysokiego wzrostu, zaparć nawykowych i genetycznych uwarunkowań. I rzeczywiście w grupie wiekowej 20-34 lata stosunek kobiet do mężczyzn z chorobą żylakową wynosi 6:1, jednak z wiekiem ulega to zmianie i już w grupie 65-74 lata wynosi on 1,5-1.
Kalejdoskop objawów
We wczesnych fazach choroby pojawia się uczucie zmęczenia i ciężkości nóg, zazwyczaj zmniejszające się po odpoczynku z nogami uniesionymi w górze. Mogą też być widoczne niebiesko zabarwione poszerzone żyły powierzchowne. Kolejnym symptomem są bolesne kurcze mięśni łydek, zwłaszcza nocą, oraz zespół niespokojnych nóg. Dolegliwości te nasilają się w pozycji stojącej lub siedzącej, w czasie upałów oraz przy dużej wilgotności powietrza. Wraz z postępem choroby (stadia >C2 - patrz: ramka "Klasyfikacja CEAP") zwykle występuje tępy ból, nasilający się w ciągu dnia. Jeśli w czasie chodzenia pojawia się ból (tzw. chromanie żylne), świadczy to o niedrożności żył głębokich goleni.
Gdy uszkodzeniu ulegają duże żyły, pojawia się obrzęk (występuje u ok. 50% chorych) - narasta głównie w godzinach wieczornych, a ustępuje po nocy. Początkowo jest plastyczny, odwracalny, ale z czasem, wraz z włóknieniem tkanki podskórnej i zanikiem tkanki tłuszczowej, staje się niepodatny i sprężysty. Najpierw pojawia się w okolicy kostek, ale z czasem granica jego występowania przesuwa się ku górze. Bóle nóg mogą być uogólnione, obejmować całą kończynę lub przebiegać wzdłuż żył5.
Na goleniach widoczne są rdzawobrązowe podskórne przebarwienia początkowo punktowe, później zlewające się. Następne stadium charakteryzuje pojawienie się ognisk zaniku białego skóry pokrytych podatnym na urazy cienkim naskórkiem z nielicznymi pajączkami. Tworzy je zbita tkanka podskórna. Rozwojowi przewlekłej niewydolności żylnej towarzyszą też suchy lub sączący się wyprysk o różnym nasileniu oraz uporczywie utrzymujący się stan zapalny skóry i tkanki podskórnej.
Jednak najbardziej dotkliwe są owrzodzenia żylne umiejscowione nad kostką, które uznaje się za symptom najbardziej zaawansowanego stadium choroby. Występują po ok. 2-5 latach trwania choroby, 2 razy częściej u kobiet niż u mężczyzn. Mogą obejmować cały obwód goleni. Zwykle nie są głębokie, ich powierzchnia jest nieregularna, bruzdowata. Wedle szacunków aż 20% owrzodzeń nie poddaje się wygojeniu w ciągu 2 lat. Skłonność do ich nawrotów ma 25-35% chorych. Ran tego typu nie należy lekceważyć, bowiem nieleczone sprzyjają rozwojowi raka skóry (tzw. wrzód Marjolina)6.
Poddaj się próbie
Złotym standardem diagnostyki PNŻ jest badanie dopplerowskie (ultrasonografia z kolorowym dopplerem), które umożliwia ocenę anatomii i czynności układu żylnego. Lekarze do oceny wydolności żył głębokich oraz zastawek żył kończyn dolnych w celu stwierdzenia przewlekłej niewydolności żylnej, jak również by rozróżnić żylaki pierwotne od wtórnych, poddają pacjentów próbom czynnościowym Trendelenburga, Perthesa i Pratta.
Próba Trendelenburga polega na tym, że u leżącego chorego unosi się kończynę dolną, co skutkuje opróżnieniem żylaków z krwi. Następnie zakłada się opaskę uciskową w 1/3 górnej części uda - powyżej kolana. Gdy pacjent wstaje, obserwuje się wypełnianie żylaków poniżej opaski. Jeżeli wypełnią się szybko, świadczy to o niewydolności żył przeszywających. Natomiast jeżeli wypełnienie następuje po upływie ok. 20-35 sekund, to żyły przeszywające są wydolne. W drugim etapie badany ponownie przyjmuje pozycje leżącą. Po opróżnieniu żylaków zakłada się opaskę uciskową w tym samym miejscu. Pacjent wstaje i ściąga się opaskę. Szybkie pojawienie się żylaków w obrębie żyły odpiszczelowej świadczy o niewydolności zastawek w obrębie ujścia żyły odpiszczelowej oraz w pniu tej żyły7.
Próba Perthesa - stojącemu pacjentowi zakłada się opaskę uciskową powyżej kolana - w części bliższej uda. Następnie poleca się, by kilkukrotnie szybko wspiął się na palce. Jeżeli żylaki się zapadną, świadczy to o drożności żył głębokich i perforatorów.
Próba Pratta pozwala określić umiejscowienie niewydolnych żył łączących (przeszywających, perforatorów) kończyny dolnej. Pacjent unosi kończynę w pozycji leżącej, co powoduje odpływ krwi z żylaków. Następnie nogę bandażuje się bandażem elastycznym, a w okolicy pachwinowej zaciska się opaskę elastyczną zamykającą ujście żyły odpiszczelowej. Po wykonaniu tych czynności badany wstaje i zwalnia się ucisk bandaża, odwijając go. Miejsca ponownego wypełnienia się żylaków wskazują na niewydolną żyłę przeszywającą8.
Innym badaniem stosowanym do oceny refluksu żylnego, jak również kontroli wyników leczenia operacyjnego, jest pletyzmografia. Polega ona na wykonaniu pomiarów przy pomocy mankietów podobnych do tych, jakich używa się przy mierzeniu ciśnienia tętniczego.
Do wykonania pomiaru refluksu żylnego układa się pacjenta na leżąco, a następnie zaleca się zgięcie kończyny w stawie kolanowym z uniesieniem jej pod kątem 45°. Po odczekaniu chwili zaleca się pacjentowi przyjąć pozycję stojącą, na jednej nodze - tej, która nie jest poddawana badaniu. Kończyna badana nadal powinna pozostawać w lekkim zgięciu. Dzięki założonym na nogę mankietom określa się objętość krwi żylnej; na tej podstawie można obliczyć tzw. wskaźnik wypełnienia, którego wartość wzrasta przy refluksie żylnym.
Kolejnym oznaczeniem, jakie można wykonać za pomocą pletyzmografii kończyn dolnych, jest ocena ilości krwi wypompowanej z kończyny dolnej w kierunku serca. W tym przypadku pacjent powinien stanąć na palcach, równomiernie rozkładając ciężar ciała na obydwie stopy - ocenia się wówczas skuteczność wypompowywania krwi z kończyn dolnych w kierunku serca przy użyciu pracy mięśni podudzi. Podczas oceny odpływu żylnego zakłada się na udo, możliwie jak najwyżej, mankiet uciskowy i wypełnia go powietrzem do uzyskania ciśnienia 80 mm Hg. Do kończyny zaczyna napływać krew.
Po wyrównaniu ciśnienia w nodze z ciśnieniem wywołanym przez opaskę uciskową zdejmuje się mankiet i rejestruje krzywą odpływu żylnego. Następnie mankiet zakłada się na wysokości stawu kolanowego, zaciskając w ten sposób żyłę odpiszczelową, i wykonuje się pomiar w ten sam sposób. Wynik nieprawidłowy wskazuje na utrudniony odpływ krwi żylnej z kończyn lub znaczne zwężenie żył kończyny dolnej9.
Do oceny hemodynamiki krążenia żylnego, a także w prognozowaniu ryzyka rozwoju najcięższych postaci przewlekłej niewydolności żylnej, stosuje się flebodynamometrię. Do żyły na grzbiecie stopy wprowadzona zostaje specjalna kaniula służąca do pomiaru ciśnienia. Pomiary wykonuje się w spoczynku oraz bezpośrednio po standardowym wysiłku (pacjent 10 razy staje na palcach i opada na pięty lub robi 10 przysiadów). Po wykonaniu serii ćwiczeń dokonywane są pomiary ciśnień. Następnie procedura powtarzana jest po założeniu mankietu powyżej kostek i napełnieniu go powietrzem w celu zamknięcia układu żył powierzchownych.
Bibliografia
- Jawień A.: Epidemiologia przewlekłej niewydolności żylnejw Polsce; Choroby żył; zeszyt nr 24
- Interna Szczeklika 2017, PIEBM, Medycyna Praktyczna
- https://goo.gl/r8pXTL
- https://goo.gl/hgCvFL
- https://goo.gl/S3wE2Q
- https://goo.gl/BpULdX
- Andrzej Szczeklik (red.): Podręcznik chorób wewnętrznych. Kraków: Wydawnictwo Medycyna Praktyczna, 2014, s. 120. ISBN 978-83-7430-405-4.
- Andrzej Szczeklik (red.): Choroby wewnętrzne. Przyczyny, rozpoznanie i leczenie, tom I. Kraków: Wydawnictwo Medycyna Praktyczna, 2005. ISBN 83-7430-031-0.
- https://goo.gl/6btxNG
- https://goo.gl/ovhSKa
- Ann. Intern. Med., 1996; 125: 1–7
- Ann. Intern. Med., 2008; 149: 698–707
- J. Thromb. Haemost., 2006; 4: 734–742
- https://goo.gl/D3NkVH
- J. Thromb. Haemost., 2009; 7: 879–883
- Eur. J. Vasc. Endovasc. Surg., 2005; 30: 404–414
- J. Vasc. Surg., 1991; 14: 305–313
- https://goo.gl/D6x9fG
- Leszek Masłowski, Marzena Frołow: Zespół ucisku lewej żyły nerkowej przez aortę i tętnicę krezkową górną.
Zespół pozakrzepowy
Schorzenie to ma miejsce, gdy dochodzi do rekanalizacji żył po przebytej uprzednio zakrzepicy żył głębokich z jednoczesnym upośledzeniem funkcji pompy mięśniowej łydki i nadciśnieniem żylnym. Objawy zespołu pozakrzepowego występują też przy niedrożności dużych naczyń żylnych układu głębokiego. Mechanizm powstawania choroby jest związany z nadmierną przepuszczalnością naczyń w wyniku nadciśnienia w układzie żylnym.
Refluks i zastój krwi w żyłach głębokich w objętej procesem chorobowym kończynie prowadzą do niewydolności żył przeszywających, co powoduje odwrócenie w nich przepływu w kierunku żył powierzchownych. Prowadzi to do zmian zarówno w tych ostatnich, jak i w tkance podskórnej oraz skórze. Powstają żylaki wtórne, a także zmiany troficzne skóry i tkanki podskórnej10. Zmiany najczęściej umiejscowione są po stronie przyśrodkowej nad kostką, co wiąże się z anatomicznym położeniem perforatorów Cocketta, które najczęściej ulegają uszkodzeniu.
Większość przypadków zespołu pozakrzepowego rozwija się w ciągu 2 lat od wystąpienia incydentu zakrzepowego11. W 2 badaniach wykazano jednak stopniowy wzrost częstości występowania schorzenia w ciągu pierwszych 4-5 lat po epizodzie zakrzepicy. Szacuje się, że owrzodzenia żylne wystąpią u 1-2% chorych w ciągu 2-5 lat od przebycia zakrzepicy12 lub u 2-10% w ciągu 10 lat, ze stopniowym wzrostem zapadalności z upływem czasu13.
Objawy zespołu pozakrzepowego mogą występować w różnych kombinacjach i mieć charakter stały lub okresowy. Najczęstsze symptomy to obrzęk kończyny dolnej połączony z jej ciężkością. Przewlekły obrzęk podudzia z sinawymi poszerzeniami naczynek wokół kostki odnotowuje się u 30-60% chorych. Objawem najbardziej dokuczliwym, poza niekorzystnymi wrażeniami estetycznymi (tzw. lipodermatosclerosis, czyli spoistym, tkliwym stwardnieniem tkanki podskórnej na przyśrodkowej powierzchni podudzia), jest tzw. chromanie żylne. Następnie u niektórych chorych pojawiają się wtórne żylaki powierzchowne oraz owrzodzenia żylne, często poprzedzone niewielkim urazem. Czynne owrzodzenia lub ślady po wcześniej wygojonych w postaci blizn i zniekształceń tkanki podskórnej ma nawet do 15% chorych14.
Diagnoza
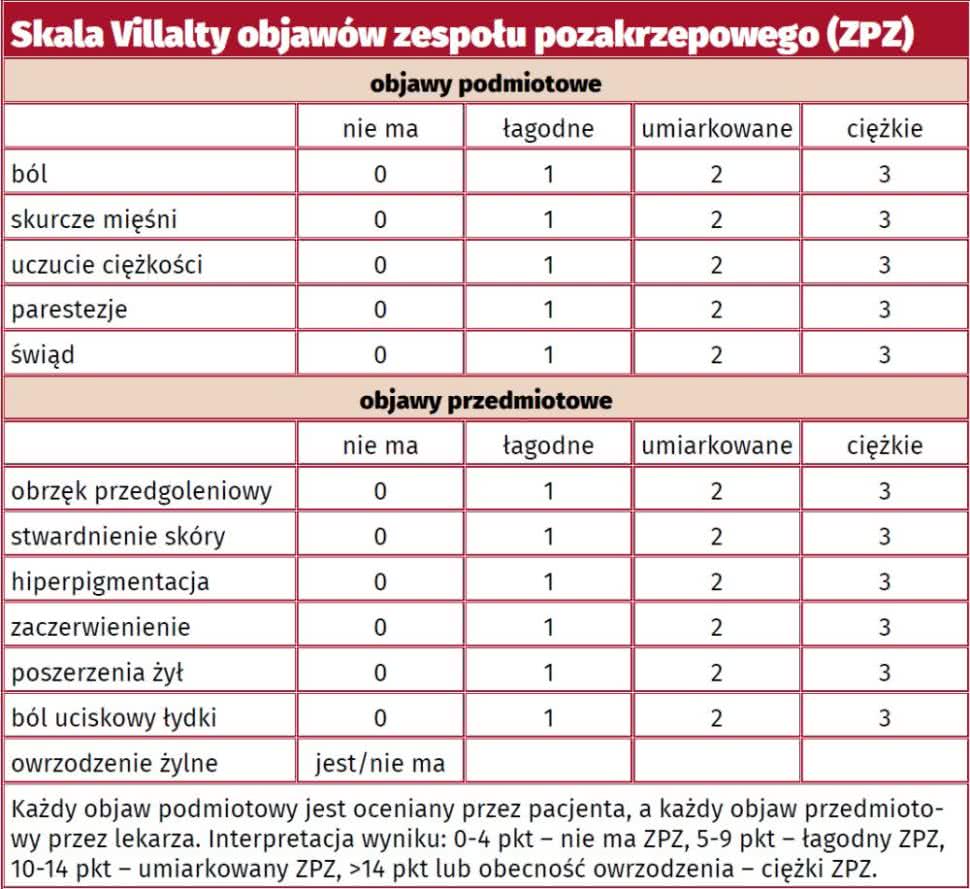
W celu ujednolicenia diagnostyki i ułatwienia analizy porównawczej badań klinicznych zgodnie z aktualnymi wytycznymi lekarze stosują skalę Villalty do rozpoznawania i stopniowania ciężkości zespołu pozakrzepowego15. Skalę tę uzupełnia klasyfikacja CEAP16. Najczęściej stosowanym w diagnostyce zespołu pozakrzepowego badaniem jest ultrasonografia metodą duplex, która pozwala zlokalizować refluks i zwężenia naczyń żylnych17. Metoda ta umożliwia również ilościową ocenę ogólnej ciężkości przepływu zwrotnego w przypadku zajęcia wielu segmentów układu żylnego. Rzadziej stosowaną i droższą metodą jest ultrasonografia wewnątrznaczyniowa (intravascular ultrasound - IVUS). Wskazaniem do jej przeprowadzenia jest podejrzenie zakrzepicy żył biodrowych i żyły głównej dolnej18.
Zespoły uciskowe żył
To rzadkie przypadki, w których tętnica dociska żyłę do aorty (zespół ucisku lewej żyły nerkowej nazywany też zespołem dziadka do orzechów) lub do kręgu lędźwiowego2. Ten pierwszy jest wynikiem wady anatomicznej. Zdarza się, że u dzieci i ludzi młodych ustępuje samoistnie. Objawami zespołu dziadka do orzechów mogą być białkomocz, krwiomocz oraz bóle brzucha19. Leczenie ucisku lewej żyły nerkowej przez aortę i tętnicę krezkową górną zależy od nasilenia objawów. W przypadkach łagodnych można ograniczyć się do samej obserwacji pacjenta. W cięższych konieczne może być umieszczenie w uciskanej żyle stentu.
Ucisk lewej żyły biodrowej jest przypadłością występującą przeważnie u ludzi młodych, aktywnych fizycznie. Według niektórych źródeł może być praprzyczyną lewostronnej zakrzepicy żył głębokich w aż 18-49% przypadków zachorowań.

 Nasze magazyny
Nasze magazyny