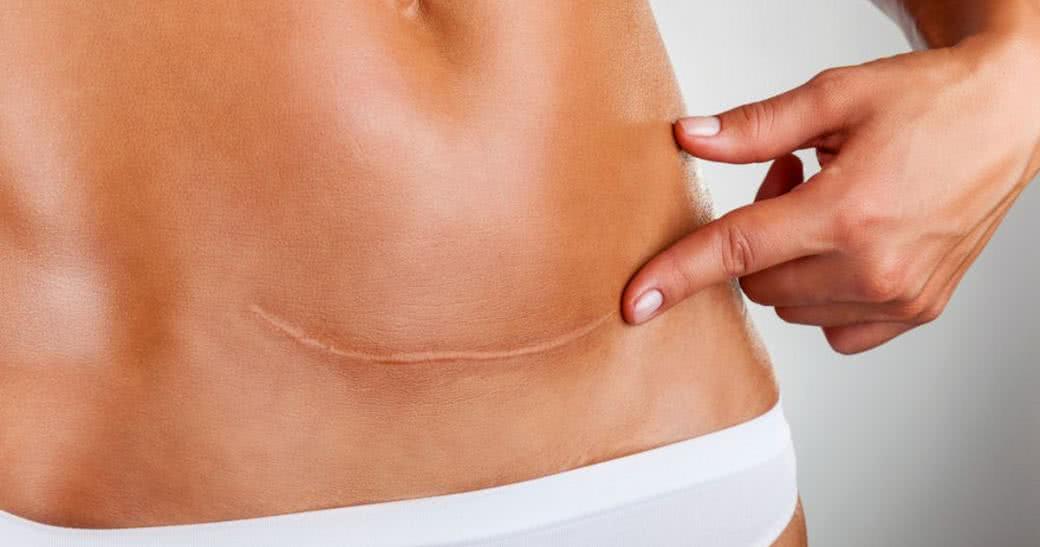
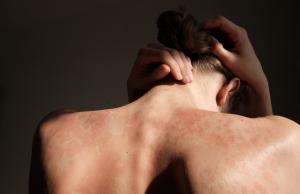
Blizna powstaje w efekcie uszkodzenia skóry właściwej znajdującej się tuż pod naskórkiem. Gdy do tego dojdzie, tkanka włóknista wypełnia ubytek - fachowo nazywa się to bliznowaceniem1. Proces powstawania blizny jest kilkuetapowy.
W pierwszej fazie (zapalnej) dochodzi do uszkodzenia tkanki, przekrwienia i zwiększenia przepuszczalności naczyń krwionośnych. Trwa to zwykle dobę lub dwie. Potem następuje ograniczona faza zapalna - przez ok. 7 dni rana ulega oczyszczaniu. W trzeciej fazie gojenia tworzy się blizna. Ostatni etap to faza przebudowy blizny, która może trwać od kilku do kilkunastu miesięcy!
Blizna ma nieco inny kolor niż otaczająca ją skóra. Dzieje się tak dlatego, że tkanka włóknista nie zawiera w sobie komórek pigmentowych, które nadałyby jej barwę. Z podobnych przyczyn na bliznach nie rosną włosy - brak w nich mieszków włosowych.
Różne blizny
- Zanikowe - w miejscu rany powstaje wgłębienie, np. po ospie czy trądziku.
- Przerostowe - powstają zwykle po oparzeniach.
- Keloidy inaczej bliznowce, wystają ponad powierzchnię skóry, zwykle są pamiątką po urazach i operacjach. Czasami mogą być bolesne.
- Przykurcze bliznowate - pojawiają się w miejscach zgięcia skóry, a także po oparzeniach.
- Blizny rozstępowe są płaskie i blade, najczęściej są następstwem zabiegów chirurgicznych2.
Medycyna oferuje coraz więcej sposobów na usuwanie blizn. Zazwyczaj decyzja, jaki z nich wybrać, zależy od lekarza - dermatologa, chirurga plastycznego lub kosmetologa. Niektóre zabiegi lepiej sprawdzają się przy bliznach potrądzikowych, inne przy dużych zmianach.
Plastry silikonowe stosuje się po operacjach brzusznych, cesarskim cięciu, usunięciu tarczycy, ale też w przypadku zranień lub oparzeń. Plaster nakłada się dopiero wtedy, gdy rana pokryta jest już nowym nabłonkiem. Kuracja trwa miesiąc. By była skuteczna, opatrunek musi pozostawać na ranie minimum 12 godzin na dobę. Oczywiście można go nosić przez cały czas (skóra pod nim oddycha), jednak wtedy w ciągu dnia należy go dwukrotnie odkleić, przemyć chore miejsce, osuszyć je i ponownie nałożyć plaster.
Mikrodermabrazja polecana jest do redukowania blizn zanikowych, np. po trądziku młodzieńczym. Za pomocą diamentowej głowicy lub końcówki z wirującymi pod ciśnieniem kryształami korundu ściera się wierzchnią (rogową) warstwę naskórka. Taki "peeling" rozjaśnia przebarwienia i blizny potrądzikowe, wygładza ubytki w skórze. Powoduje jednak zaczerwienienie, które po 3-4 dniach mija3.
Dermobrazja polega na równomiernym złuszczeniu skóry do tej samej powierzchni na całym leczonym obszarze. Zabieg wykonywany przy użyciu szybkoobrotowej diamentowej głowicy ścierającej lub lasera, usuwa naskórek oraz górne warstwy skóry właściwej, pozostawiając głębsze warstwy nienaruszone. Wykorzystywany jest przy likwidacji większych blizn. Odrastający naskórek jest gładszy i kolorem zbliżony do zdrowej skóry. Bezpośrednio po zabiegu pacjentowi zakłada się jałowy opatrunek ze środkami przeciwbakteryjnymi i przeciwwirusowymi, który zdejmowany jest po 7-10 dniach4.
Ostrzykiwanie sterydami - do wnętrza blizny podaje się zastrzyk z preparatów sterydowych lub - jak w przypadku mezoterapii - na bazie kwasu hialuronowego. Zadaniem sterydu jest uporządkowanie splątanych w bliźnie włókien kolagenowych. Ułożenie ich we właściwym porządku sprawia, że z czasem bliznowiec znika. Kuracja ta przynosi najlepsze efekty w przypadku dużych, bliznowatych narośli.
Z kolei kwas hialuronowy wypełnia przestrzenie między włóknami kolagenu i poprawia nawilżenie skóry5.
Presoterapia wskazana jest, gdy blizny mają dużą powierzchnię. Wtedy, stosując specjalnie dobrany ucisk, można je zmniejszyć. Pacjent otrzymuje uszyty na miarę specjalny kostium, który nakłada na uszkodzoną część ciała. Tkanina dokładnie oblepia ciało, ale skóra może oddychać. Takie wdzianko należy nosić przez co najmniej 3 miesiące. Można je zdjąć najwyżej 2 razy na dobę na 30 min, by wziąć kąpiel i je wyprać. Inną formą presoterapii są opatrunki uciskowe zakładane w szpitalach po operacji6.
Laseroterapia najczęściej stosowana jest do usuwania blizn pooperacyjnych oraz potrądzikowych. Jest to jedna z najskuteczniejszych metod. Za pomocą nieablacyjnego lasera stopniowo rozluźnia się i złuszcza tkankę bliznowatą oraz stymuluje powstanie nowej tkanki. Dzięki temu następuje wyrównanie struktury skóry. Zazwyczaj w trakcie zabiegu pacjent odczuwa pieczenie lub szczypanie.
Minusem tej metody jest cena, tym bardziej, że zazwyczaj proces trzeba kilkukrotnie powtórzyć, by osiągnąć zamierzone efekty. Po wszystkim skórę trzeba chronić przed słońcem przez co najmniej 3 miesiące.
Przeciwwskazania do laseroterapii to:
- mocna i świeża opalenizna,
- ciąża,
- okres karmienia piersią,
- infekcje bakteryjne, grzybicze i wirusowe oraz
- przyjmowanie przez poprzedzający ją okres pół roku retonoidów (stosowanych w leczeniu trądziku)7.
Leczenie miejscowe polega na stosowaniu żeli i maści zawierających wyciąg z cebuli (Allium cepa), alantoninę i heparynę. Ekstrakt z cebuli zmniejsza widoczność blizn poprzez wpływ na ich kolorystykę. Alantonina ułatwia regenerację naskórka. Natomiast heparyna ma działanie przeciwobrzękowe8. Preparat taki można stosować dopiero po 2 miesiącach od zagojenia się rany. W tym wypadku wymagana jest konsekwencja i regularność. Maść trzeba wcierać w bliznę każdego dnia rano i wieczorem. Warto przy tym wykonywać delikatny masaż zmienionej skóry i jej okolic. To zwiększy ukrwienie skóry, a przez to pomoże jej w odżywieniu tkanek. To zaś ułatwi wchłanianie wcieranych w bliznę preparatów i zwiększy ich skuteczność.
Botox - jak pokazują wyniki niewielkiego badania przeprowadzonego przez dr. Davida Sherrisa na Uniwersytecie w Buffalo na 31 pacjentach z ranami czoła - minimalizuje bliznowacenie. Czoło jest miejscem szczególnie podatnym na tworzenie się blizn. Osoby biorące udział w badaniu w ciągu doby po zamknięciu ran otrzymały zastrzyk z botoksu albo z soli fizjologicznej. W obu przypadkach tuż po tym i po upływie pół roku wykonano fotografie. Zdjęcia oglądało dwóch chirurgów zajmujących się plastyką twarzy, którzy nie byli zaangażowani w eksperyment. Oceniali proces gojenia się ran na specjalnej skali od 0 do 10. Mediana dla ran leczonych botoksem wynosiła 8,9 w porównaniu do 7,1 dla zastrzyków z solą fizjologiczną9.
Bibliografia
- Stefania Jabłońska, Sławomir Majewski Choroby skóry i choroby przenoszone drogą płciową PZWL 2005
- Gauglitz GG, Korting HC, Pavicic T, Ruzicka T, Jeschke MG (January–February 2011). "Hypertrophic Scarring and Keloids: Pathomechanisms and Current and Emerging Treatment Strategies". Mol Med 17 (1-2): 113–125.
- Noszczyk M., Kosmetologia pielęgnacyjna i lekarska, 2010
- http://goo.gl/UlL8zB
- http://goo.gl/X1A45M
- Wolfram D, Tzankov A, Pülzl P, et al. Hypertrophic scars and keloids: a review of their pathophysiology, risk factors, and therapeutic management. Dermatol Surg 2009; 35: 171-81.
- http://goo.gl/wZ33LP
- https://goo.gl/I9n9AJ
- http://goo.gl/U3whhF

 Nasze magazyny
Nasze magazyny