Choć o fotonadwrażliwości, określanej także mianem fotouczulenia, przypominamy sobie zazwyczaj u progu lata, warto uświadomić sobie, że nie jest to choroba sezonowa i nadwrażliwość na światło słoneczne może rozwinąć się o każdej porze roku. Za jej powstawanie odpowiada głównie promieniowanie UVA, które wnika aż do najgłębszych warstw skóry właściwej.
Co ważne, nie chronią nas przed nim ani chmury, ani szyby, dlatego może dopaść nas nie tylko na plaży, ale i w zaciszu domowym. Z opublikowanego przez Warszawski Uniwersytet Medyczny przeglądu badań, dotyczącego fotonadwrażliwości wynika, że aż 8% wszystkich niepożądanych reakcji skórnych, występujących na skutek przyjmowania leków, to właśnie fotouczulenie.
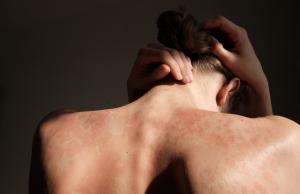
Problemu tego nie można bagatelizować, bowiem poza przejściowym dyskomfortem, przypominającym poparzenie słoneczne i świądem, zmianami skórnymi, takimi jak pokrzywka czy pęcherzyki lub przebarwienia, fotonadwrażliwość jest jednym z czynników zwiększających ryzyko wystąpienia nowotworów skóry1.
Fototoksyczność czy fotouczulenie?
Mylnie stosuje się te określenia zamiennie. Tym, co je łączy i staje się zarzewiem problemu, jest obecność na skórze lub w jej komórkach cząstek lub metabolitów substancji chemicznych zdolnych pochłaniać promieniowanie UV. Tym, co je różni jest rodzaj reakcji zachodzącej z ich udziałem pod wpływem światła słonecznego.
Zasadniczo częściej mamy do czynienia z fototoksycznością, w przebiegu której na skutek działania promieniowania UV na cząsteczkę substancji chemicznej powstają olbrzymie ilości wolnych rodników tlenowych, które uszkadzają białka, lipidy i DNA komórek. Może dojść zatem nie tylko do zaburzenia funkcjonowania komórek skóry, ale także ich zniszczenia.
Czasami uszkodzenie DNA jądra komórkowego może skutkować wzbudzeniem procesu nowotworowego. Reakcja fototoksyczna pojawia się natychmiastowo, w ciągu kilku minut od ekspozycji na słońce lub najdalej po kilku godzinach, a zmiany obserwuje się zazwyczaj jedynie na odsłoniętych fragmentach skóry - najczęściej są to przedramiona, podudzia, twarz i dekolt.
W przebiegu fotouczulenia dochodzi natomiast do połączenia, pod wpływem działania fotonu światła, fragmentu substancji chemicznej z białkiem obecnym w naszej skórze. Tak powstały antygen zostaje natychmiast rozpoznany przez układ odpornościowy jako obce, potencjalnie groźne białko, które należy unieszkodliwić.
Organizm wysyła zatem limfocyty T, które uwalniają prozapalne cytokiny. Reakcja uczuleniowa może pojawić się po kilku godzinach, jednak najczęściej dochodzi do niej dopiero po 24-72 godz. po ekspozycji na słońce i nie musi się ona ograniczać jedynie do miejsc odsłoniętych, jak to ma miejsce w przypadku fototoksyczności1.
Jakie leki mogą powodować fotonadwrażliwość?
Fotonadwrażliwość może się pojawić zarówno na skutek przyjmowania niektórych leków doustnych, jak i ich zewnętrznych odpowiedników (maści, kremy). W wielu przypadkach czas stosowania preparatu nie ma najmniejszego znaczenia i reakcja może nastąpić już pierwszego dnia stosowania. W przypadku niektórych medykamentów należy zachować ostrożność także po zakończeniu kuracji, bowiem metabolity zdolne wywołać niepożądaną reakcję mogą znajdować się w skórze jeszcze przez kilka dni lub nawet tygodni.
Antybiotyki
Najczęstszą przyczyną fotonadwrażliwości są tetracykliny i fluorochinolony. W przypadku tetracyklin przybiera ona zazwyczaj postać poparzenia słonecznego, nieadekwatnego do czasu spędzonego na słońcu, któremu towarzyszy uczucie pieczenia skóry. W cięższych przypadkach pojawia się zapalenie skóry, po którym mogą pozostać zmiany barwnikowe i może dojść do oddzielenia się płytki paznokcia (fotoonycholiza).
Z kolei fluorochinolony powodują powstanie rumienia i stanów zapalnych skóry, będących konsekwencją wytwarzania wolnych rodników tlenowych. O fotouczuleniu na tę grupę leków mogą świadczyć także brązowo-żółte przebarwienia płytki paznokci. Z kolei cefalosporyny III generacji mogą, poza oparzeniem słonecznym, powodować pojawienie się tzw. sieci pajączków na skórze, które są skutkiem nadmiernego rozszerzenia naczyń włosowatych1.
Inne leki przeciwdrobnoustrojowe
W tej grupie znajdują się przeciwbakteryjne sulfonamidy, w tym sulfametoksazol, sulfizoksazol, sulfadiazyna, sulfacetamid i sulfoguanidyna. Choć przepisuje się je coraz rzadziej, nie można zapominać, że nadal są w obrocie i czasami ich zastosowanie w leczeniu infekcji, np. u osób uczulonych na pewne grupy nowoczesnych antybiotyków, jest po prostu konieczne.
Ponadto w reakcję z promieniami słonecznymi wchodzą leki stosowane w terapii gruźlicy, takie jak izoniazyd i pirazynamid. Skutkiem ich zastosowania są liszajowate, łuszczące się wykwity skórne i swędząca, często grudkowata wysypka.
Co się zaś tyczy leków przeciwgrzybiczych, największe ryzyko niesie ze sobą ketokonazol (składnik szamponów przeciwłupieżowych), worykonazol, itrakonazol i gryzeofulwina. W tym przypadku zagrożenie jest poważne, bo o ile reakcja fotonadwrażliwości najczęściej przybiera postać wysypki i rumienia, zdarzają się przypadki martwicy naskórka i zespołu Stevensa-Johnsona, w przebiegu którego dochodzi do powstania nadżerek i ognisk martwicy głębszych tkanek1.
Niesteroidowe leki przeciwzapalne (NLPZ)
Z uwagi na ich powszechne stosowanie są najczęstszą przyczyną powstania reakcji fototoksycznej (naproksen) i fotoalergicznej (ketoprofen, diklofenak, piroksykam) i to zarówno po podaniu doustnym, jak i po zastosowaniu kremu lub maści. Reakcja na naproksen przypomina objawy porfirii, choroby, w przebiegu której, pod wpływem promieni UV, pojawiają się pęcherze, nadżerki, krosty i strupy oraz zmiany barwnikowe.
Z kolei fotoalergia po NLPZ objawia się najczęściej obrzękiem i stanem zapalnym skóry, rumieniem i świądem. Warto zaznaczyć, że objawy fotouczulenia na ketoprofen mogą ulec pogorszeniu po zastosowaniu niektórych kremów z filtrem przeciwsłonecznym, zawierającymi benzofenon i oktokrylen, dlatego stosując ten lek doustnie lub w formie kremu należy skrupulatnie studiować ulotki kosmetyków.
Charakterystycznym objawem fotouczulenia na diklofenak jest onycholiza. Natomiast najczęściej stosowany ibuprofen niezwykle rzadko jest przyczyną fotonadwrażliwości. Jeśli zmiany zapalne pojawią się na ustach i skórze wokół nich, może to świadczyć natomiast o fotoalergii na benzydaminę, NLPZ zawarty w sprejach, płukankach i tabletkach do ssania, stosowanych w stanach zapalnych jamy ustnej i gardła1.
Leki przeciwmalaryczne
Należą do nich chinina, chinidyna, atowakwon i proguanil. Osobom podróżującym do krajów egzotycznych często przepisuje się te leki profilaktycznie i zaleca stosowanie już na kilka dni przed wylotem. Na skutek ich stosowania może pojawić się swędząca wysypka, plamiste wykwity i liszaj oraz ciemnoczerwone przebarwienia na wystawionej na działanie słońca skórze. Czasami obserwuje się także poważniejsze zmiany, takie jak pęcherze i bolesne, podatne na zakażenia i nadżerki1.
Leki przeciwalergiczne
Reakcję fotonadwrażliwości, manifestującą się skłonnością do poparzeń słonecznych mogą wywołać popularne, dostępne bez recepty leki przeciwalergiczne, które w swoim składzie zawierają antyhistaminowe substancje, takie jak loratadynę, cetyryzynę i prometazynę1.
Leki moczopędne
Hydrochlorotiazyd, furosemid i spironolakton, zalecane nie tylko w chorobach serca czy układu moczowego, ale czasami także zdrowym kobietom, jeśli ich organizm tuż przed miesiączką zatrzymuje wodę, mogą powodować powstanie wyprysków, rumienia, wybroczyn i pęcherzy, a także onycholizę. Groźne jest to, że efekt reakcji fototoksycznej na pierwszy z wymienionych leków może utrzymywać się po jego odstawieniu nawet przez kilka lat1.
Leki antynowotworowe
Uważać na słońce powinni chorzy poddawani leczeniu miejscowemu 5-fluorouracylem. Skutkiem ekspozycji na promienie UV może być rumień i powstanie trwałych przebarwień ma skórze. Z kolei u osób leczonych metotreksatem (pacjenci onkologiczni i chorzy na reumatoidalne zapalenie stawów) nawet po zakończeniu terapii może powrócić rumień w miejscu, w którym pojawił się uprzednio.
Ponadto rumień i przebarwienia na skórze mogą pojawić się u osób przyjmujących inhibitory nabłonkowego czynnika wzrostu (EGFR), receptora naczyniowo-śródbłonkowego czynnika wzrostu (VEGFR) i kinaz tyrozynowych RET oraz dekarbazynę1.
Leki nasercowe
W Polsce z niewydolnością serca boryka się aż 800 tys. osób, ponad 9 mln leczy nadciśnienie a u ponad 1 mln występuje arytmia. Z tego też powodu szeroko pojęte leki nasercowe, zaraz po NLPZ’ach, są największą i najczęściej przepisywaną grupą leków. Wiele z nich wykazuje działanie fotouczulające, a wśród nich przeciwarytmiczny amiodaron i dronedaron.
W większości przypadków pojawia się jedynie nadwrażliwość na działanie promieni słonecznych i podatność na poparzenia słoneczne, ale odnotowano też przypadki zmian podobnych do porfirii i powstawanie niebiesko-szarych przebarwień.
Spośród leków na nadciśnienie fotonadwrażliwość może pojawić się podczas przyjmowania amlodypiny, nifedypiny, diltiazemu, bisoprololu, atenololu, kaptoprylu i enalaprylu, niezwykle wrażliwych na działanie promieni UV i przekształcających się pod jego wpływem w związki toksyczne.
Powodują one powstanie rumienia, wyprysków i przebarwień na odsłoniętych partiach skóry. Statyny, zalecane przy zagrażającej układowi krwionośnemu hipercholesterolemii, to kolejna grupa leków działających fototoksycznie - atorwastatyna, fluwastatyna i symwastatyna mogą wywołać rumień wielopostaciowy, podobne problemy mogą pojawić się po zastosowaniu fenofibratu i bezafibratu1,2.
Leki przeciwcukrzycowe
Pochodne wspomnianych już sulfonamidów (glipizyd, gliklazyd) i biguanidu (metformina) mogą powodować powstanie zmian podobnych do porfirii1.
Leki psychiatryczne
Wśród nich najsilniejsze fotouczulenie powodują przeciwpsychotyczne fenotiazyny - może dojść do trwałego, szarego przebarwienia skóry. Ponadto rumień, przebarwienia i zapalenie skóry mogą pojawić się u osób przyjmujących trójpierścieniowe leki przeciwdepresyjne i niektóre selektywne inhibitory zwrotnego wychwytu serotoniny1.
Jak się chronić przed słońcem gdy bierzemy leki?
Co zrobić, jeśli chcemy, pomimo stosowania leków, cieszyć się piękną pogodą i słońcem?
Jest na to kilka sposobów. Udaj się do lekarza i poproś, jeśli to możliwe, o zmianę leków. Wiele z wymienionych wyżej fotouczulających medykamentów można zastąpić lekami, których działanie fototoksyczne jest słabsze lub są całkiem bezpieczne. Czasami do wyciszenia nadmiernej reakcji na słońce wystarczy korekta dawkowania, np. leki przyjęte wieczorem, do poranka są zazwyczaj zmetabolizowane i mniejsze jest ryzyko wystąpienia ostrej reakcji fotonadwrażliwości1.
Zasłaniaj ciało, jeśli w Twoim przypadku nie można zamienić leków na inne. Ubieraj się w przewiewne i luźne stroje z naturalnych włókien - pomimo długich rękawów i nogawek nie będą grzały. Noś kapelusz lub czapkę z daszkiem przy silnym słońcu i unikaj, jeśli to tylko możliwe, wychodzenia w porach jego najsilniejszego działania, w godz. 11-151.
Stosuj kremy przeciwsłoneczne z wysokim filtrem.
Najlepiej sprawdzają się te z filtrami mineralnymi, które nie wchłaniają się, ale tworzą na skórze swego rodzaju warstwę odblaskową, odbijającą promienie słoneczne. Sięgając jednak po kremy z filtrami chemicznymi warto pamiętać, że zawarty w niektórych z nich benzofenon i oktokrylen mogą fotouczulać - tych należy unikać1.
Warto wypróbować także naturalne filtry, takie jak kit pszczeli. Zawiera on bowiem mieszaninę kwasów kofeinowego, kumarowego, benzoesowego i ferulowego, które pochłaniają pewną ilość promieniowania UVA. Ich dodatkową zaletą jest to, że niszczą wolne rodniki tlenowe, łagodzą poparzenia słoneczne i wspomagają regenerację skóry. Ponadto kwas ferulowy zmniejsza widoczność przebarwień na skórze3.
Innym naturalnym filtrem jest zawierający ochronne antrachinony i aloinę wyciąg z aloesu oraz bogaty w naftachinony wyciąg z orzechów4.
Chroń skórę dietą bogatą w likopen. Ten występujący w pomidorach, papryce, morelach, arbuzie, papai, czerwonych grejpfrutach, dyni i owocach dzikiej róży barwnik działa nie tylko antyoksydacyjnie, ale także sprawia, że skóra staje się mniej podatna na działanie promieniowania UV. Ponadto przyspiesza jej regenerację, łagodzi stany zapalne i chroni przed nowotworami.
Jeśli z kolei do menu dołączymy czarną porzeczkę, ciemne winogrona, żurawinę i orzechy pekan, dostarczymy organizmowi cenne proantocyjanidy, które nie tylko ochronią przed skutkami nadmiernej ekspozycji na słońce, ale także działają przeciwzapalnie i hamują reakcję alergiczną. Istnieją również doniesienia naukowe o ich antynowotworowym działaniu5.
Co robić przy poparzeniu na skutek fotonadwrażliwości?
Co należy zrobić, jeśli pomimo podjętych starań dojdzie do poparzenia słonecznego na skutek fotonadwrażliwości? Ciężkie dermatozy, objawiające się bólem, obrzękiem czy powstaniem pęcherzy należy leczyć pod okiem lekarza. Tylko tak unikniemy powstania trwałych przebarwień, blizn i powikłań bakteryjnych. Z łagodniejszymi przypadkami fotouczulenia możemy sobie poradzić domowymi sposobami.
Doraźna ulga
Tu najlepiej sprawdza się prowitamina B5, znana nam jako polecany na poparzenia słoneczne pantenol. Substancja ta silnie nawilża przesuszoną słońcem skórę, regeneruje ją, koi podrażnienia i zmniejsza obrzęk oraz ból i pieczenie. Ulga jest niemal natychmiastowa4.
Zastosuj antyoksydanty
Nie tylko zewnętrznie, w postaci kremów, ale zadbaj także o odpowiednią ich ilość w diecie. Najlepszymi są witaminy A, C i E, których doskonałym źródłem w diecie są świeże warzywa, owoce i oleje roślinne. Dodane natomiast do kremów łagodzących poparzenia słoneczne unieszkodliwiają powstające w skórze wolne rodniki tlenowe i w ten sposób niwelują skutki fototoksyczności leków.
Ponadto witamina E działa ochronnie na błony komórkowe i wzmacnia ściany naczyń włosowatych zapobiegając powstawaniu pajączków i rumienia, a witamina A i karotenoidy, czyli jej prekursory, stymuluje odnowę włókien kolagenowych skóry oraz łagodzi podrażnienia.
Z kolei witamina C nie tylko wzmacnia naczynia krwionośne i bierze udział w budowie kolagenu, ale także łagodzi poparzenia słoneczne, przyspiesza gojenie fotodermatoz i rozjaśnia przebarwienia skóry. Niezwykle skutecznym antyoksydantem jest także koenzym Q10, którego ilość w skórze poddanej działaniu promieni UV szybko się zmniejsza. A to właśnie ta substancja zabezpiecza nas m.in. przed uszkodzeniami komórek i nowotworami oraz powstawaniem przebarwień, a także wspomaga regenerację4.
Rozjaśnij przebarwienia
Poza wspomnianą już witaminą C, która skutecznie rozjaśnia przebarwienia skóry, warto zastosować także resweratrol. Substancję tę pozyskuje się m.in. z ciemnych winogron, truskawek, malin i porzeczek. Poza działaniem antyoksydacyjnym i regenerującym, resweratrol doskonale radzi sobie ze zmianami barwnikowymi na skórze i zmniejsza ich widoczność. Nie tylko kosmetyki z resweratrolem są skuteczne - wystarczy prosta maseczka z rozgniecionych owoców, nałożona na kilka minut dziennie6.
Zadbaj o mikrobiom skóry
Bakterie bytujące na całej powierzchni skóry tworzą unikalny mikrobiom, którego zadaniem jest nie tylko ochrona przed zakażeniami, ale także utrzymanie odpowiedniego pH skóry i stymulacja wytwarzania ochronnego płaszcza lipidowego.
Niektóre szczepy bakterii zabezpieczają także skórę przed szkodliwym działaniem promieni UV. Kosmetyki probiotyczne wspomagają i przyspieszają leczenie dermatoz, w tym tych spowodowanych fotonadwrażliwością, łagodzą poparzenia słoneczne oraz zwiększają wchłanianie witamin i działają immunomodulująco - wpływając na aktywność układu odpornościowego, zmniejszają nasilenie reakcji zapalnych i alergicznych7.
-
Biul. Wydz. Farm. WUM, 2021, 3, 18-27
-
https://www.mp.pl/pacjent/choroby-ukladukrazenia/aktualnosci/165187,arytmie-serca-wpolsce-i-europie-osiagaja-rozmiary-epidemii
-
https://pulsmedycyny.pl/zalety-i-wadypropolisu-893657
-
Gromotowicz-Popławska A., Substancje czynne zawarte w kosmetykach, Zakład Biofarmacji UM w Białymstoku
-
Biomed Pharmacother. 2019 Aug;116:108999
-
J Cosmet Laser Ther. 2019;21(2):84-90.
-
Kasperkiewicz K.M., www.biotechnologia.pl/kosmetologia/kosmetyki-probiotyczne-wprzemysle-kosmetycznym,17535

 Nasze magazyny
Nasze magazyny