Pierwszym krokiem na drodze do normalizacji ciśnienia tętniczego są regularne pomiary - wczesne rozpoznanie problemu zapobiega jego rozwojowi i zmniejsza ryzyko powikłań, a wiedza na temat prawidłowego ciśnienia i czynników ryzyka nadciśnienia odgrywa niebagatelną rolę w profilaktyce1.
Jednak rozpoznanie zagrożenia to dopiero początek. Na drugim etapie kluczowe jest wdrożenie takich zachowań, które pozwolą zapobiec rozwojowi choroby. Zanim zdecydujemy się na środki farmakologiczne, warto wypróbować metody związane ze zmianą trybu życia, które w zdecydowanej większości przypadków - zwłaszcza umiarkowanego nadciśnienia - przynoszą satysfakcjonujące efekty, a stosowane profilaktycznie, regularnie i kompleksowo, pozwalają zmniejszyć ryzyko jego pojawienia się w ciągu najbliższych 5 lat nawet o 50%2.
Dieta DASH
W latach 90. ub. wieku w badaniu DASH uczestniczyło 459 dorosłych pacjentów z ryzykiem rozwoju nadciśnienia lub już zdiagnozowaną hipertensją1. Zostali oni losowo przydzieleni do jednej z 3 grup, spośród których każda przez 11 tygodni przestrzegała innego jadłospisu, co miało pozwolić na ocenę wpływu poszczególnych składników diety na wartości ciśnienia.
Grupa kontrolna stosowała typową dietę amerykańskiego społeczeństwa (dość ubogą w potas, magnez i wapń). Dietę drugiej grupy wzbogacono o owoce i warzywa, z kolei trzecia stosowała jadłospis oparty na owocach, warzywach, niskotłuszczowych produktach nabiałowych, pełnym ziarnie, drobiu, rybach i orzechach, czyli właśnie dietę DASH.
Po 11 tygodniach okazało się, że stosowanie diety DASH pozwoliło na średnie obniżenie ciśnienia skurczowego o 6 mmHg, a rozkurczowego o 3 mmHg, przy czym najlepsze efekty uzyskano u pacjentów z umiarkowanym nadciśnieniem.
W kolejnej analizie (DASH-Sodium) sprawdzono zależność między skutecznością diety a ilością spożywanego sodu. Ponownie okazało się, że zalecany sposób odżywiania przynosi efekty bez względu na to, czy pacjenci często korzystają z soli, choć najlepsze efekty przyniosło ograniczenie jej do 1500 mg na dobę2.
Według badaczy wdrożenie tych dwóch elementów równocześnie (diety DASH i redukcji soli) najskuteczniej obniża ciśnienie tętnicze.
Trzecie duże badanie miało dać odpowiedź na pytanie, czy stosowanie diety DASH na co dzień, poza warunkami klinicznymi, kiedy pacjenci spożywają specjalnie przygotowane posiłki, da podobne efekty hipotensyjne.
W badaniu PREMIER mieli oni zastosować się do wytycznych obejmujących m.in. wdrożenie diety, ograniczenie alkoholu i zwiększenie aktywności fizycznej. Po 6 miesiącach okazało się, że nastąpiła wyraźna redukcja ciśnienia3. Co więcej późniejsze analizy wykazały, że skuteczność odpowiedniego żywienia jest porównywalna do farmakoterapii za pomocą 5 różnych leków!
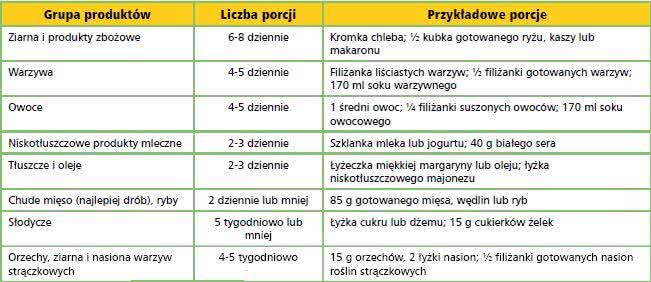
Główną zasadą diety DASH - oprócz dużej ilości warzyw, owoców czy ziaren - jest ograniczenie tłuszczu, czerwonego mięsa, słodyczy i słodkich napojów. NIH i NHLBBI przygotowały szczegółowe wytyczne dotyczące zalecanych porcji poszczególnych produktów4. Zastosowanie poniższych zasad może przynieść efekty już po 2 tygodniach!
Zalecana poniżej liczba porcji dotyczy diety 2 tys. kcal i powinna być proporcjonalna do przyjmowanej liczby kalorii, zależnej od wieku i zapotrzebowania.
Bibliografia
- J Am Diet Assoc. 1999; 99(8 Suppl): 35-39
- N Engl J Med 200; 344 (1): 3-10
- JAMA 2003; 289: 2089-2093
- https://goo.gl/4RqDi0
Modyfikacja stylu życia zwiększa też skuteczność już przyjmowanych leków, a jednocześnie pozytywnie wpływa na samopoczucie chorego3. Dotyczy to również tych osób, u których już doszło do incydentu wieńcowego (dławicy piersiowej, udaru mózgu bądź zawału mięśnia sercowego) czy pacjentów cierpiących równocześnie na cukrzycę, u których nadciśnienie występuje 2 razy częściej, a interwencja niefarmakologiczna pozwala zwiększyć wrażliwość na insulinę i obniżyć ciśnienie4.
Również Światowa Organizacja Zdrowia (WHO) wskazuje, że formy leczenia niefarmakologicznego warto stosować nie tylko po to, by obniżyć ciśnienie, ale także w celu zmniejszenia zapotrzebowania na leki, lepszej kontroli pozostałych czynników ryzyka chorób układu sercowo-naczyniowego oraz ich prewencji5.
Spośród wszelkich metod niefarmakologicznych jako najskuteczniejsze w profilaktyce i zapobieganiu rozwojowi nadciśnienia wymienia się normalizację masy ciała, stosowanie odpowiedniej diety, rzucenie palenia, większą aktywność fizyczną i ograniczenie spożycia alkoholu6.
Czasem mówi się również, że wzrost ciśnienia powodują czynniki psychologiczne, takie jak typ osobowości czy podatność na stres, ale brakuje badań, które potwierdziłyby, czy wpływ ten ma charakter stały.
1. Normalizacja masy ciała
Otyłość jest jednym z podstawowych czynników ryzyka chorób sercowo-naczyniowych i samego nadciśnienia tętniczego. W jednym z badań okazało się, że aż 70% osób ze świeżo rozpoznanym nadciśnieniem ma nadwagę, a każde dodatkowe 5 kg oznacza ryzyko wzrostu ciśnienia o 4,5 mmHg7.
Również samo BMI może wpływać na prawdopodobieństwo wystąpienia choroby: nadciśnienie pojawia się u 17,5% pacjentów ze wskaźnikiem BMI na poziomie niższym niż 25 i u ponad 40% osób z BMI wyższym niż 30.
Co więcej metaanaliza 25 badań z randomizacją wykazała, że redukcja masy ciała o 5,1 kg wiąże się ze zmniejszeniem ciśnienia skurczowego o 4,4 mmHg, a rozkurczowego o 3,6 mmHg8.
Na podstawie licznych badań wiadomo dziś, że u osób cierpiących na otyłość ryzyko nadciśnienia rośnie przede wszystkim ze względu na czynniki metaboliczne, upośledzone wydalanie sodu, zwiększenie objętości krwi krążącej czy wzrost aktywności układu współczulnego. Dlatego redukcja masy ciała - przede wszystkim poprzez odpowiednią dietę i aktywność fizyczną - jest tak ważna zarówno w prewencji, jak i w ograniczaniu farmakoterapii.
2. Odpowiednia dieta
Rolę czynników żywieniowych w regulacji ciśnienia badano wielokrotnie, a najlepiej udokumentowano pozytywny wpływ spożywania odpowiedniej ilości potasu, kwasów omega-3 i białka roślinnego9. Jednocześnie prawdopodobnie warto ograniczyć tłuszcze zwierzęce i węglowodany.
Badania dowodzą, że wegetarianie mają zazwyczaj niższe ciśnienie, a dieta pozbawiona produktów mięsnych pozwala na jego trwałe obniżenie10.
Być może jednak chodzi jedynie o to, że wegetarianie spożywają duże ilości warzyw, owoców i błonnika, które pozytywnie wpływają na normalizację ciśnienia.
Istotnie to zwiększenie spożycia warzyw i owoców powoduje spadek ciśnienia o 3/1 mmHg, a jednoczesne ograniczenie tłuszczów - o 6/3 mmHg11. Przez wiele lat na liście zakazanych składników znajdowała się również sól kuchenna, a właściwie obecny w niej sód, ale coraz więcej nowych badań podważa ten utarty pogląd.
Na podstawie licznych obserwacji i badań klinicznych eksperci doszli do wniosku, że jadłospis w nadciśnieniu powinien być bogaty w warzywa, owoce i ryby, a przy tym nie może zawierać zbyt dużych ilości tłuszczów i kalorii. Udało się nawet opracować dietę dedykowaną specjalnie osobom z nadciśnieniem.
DASH (Dietary Approaches to Stop Hypertension) jest pokłosiem dużego badania amerykańskich Narodowych Instytutów Zdrowia (National Institutes of Health, NIH) i Narodowego Instytutu Chorób Serca, Płuc i Układu Krwiotwórczego (National Heart, Lung and Blood Institute, NHLBI).
Kolejne obserwacje pokazały, że w porównaniu do innych modeli odżywiania przynosi ona najlepsze efekty, a przy tym skutecznie redukuje masę ciała, nie prowadząc do niedoborów, dzięki czemu przez wielu ekspertów dieta DASH uważana jest za najzdrowszy model odżywiania.
Bibliografia
- Eur. Heart J. 2013; 34: 2159-2219
- Endocr Pract 2006; 12 (2): 193-222
- Januszewicz A., Co trzeba wiedzieć o nadciśnieniu tętniczym? Server Polska, Warszawa 1997
- Diabetes Care 1988; 11: 821-827
- WHO Expert Committee: Hypertension control. WHO Tech. Rep. Ser. no. 862. Geneva, World Health Organization, 1996
- Med. Prakt 2007; 7 (197): 9-157
- Prev Med. 1987; 16: 235-251
- Hypertension 2003; 42: 878-884
- Hypertension 2006; 47: 296
- N Engl. J. Med. 1997; 336: 1117-1124
- Hypertension 1998; 32: 710-717
- Blood Press Monit 2000; 5: 271-274
- Arch Intern Med 2000; 160: 939-944
- Arch Intern Med 2006; 166: 1961-1967
- Przew Lek 1007; 7: 32-38
- Hypertension 2005; 46: 667-675
- Chest 2005; 127: 1072-1073
- Am J Hypertens 1997; 10 (suppl.): 42S-45S
- J Hypertens 2006; 24: 215-233
3. Rzucenie palenia
Tytoń może powodować nie tylko trwałe nadciśnienie tętnicze, ale również zawał mięśnia sercowego, niewydolność serca, szybszy rozwój miażdżycy i udar mózgu. Palenie wywołuje ostry wzrost ciśnienia krwi i częstości akcji serca, które utrzymują się dłużej niż 15 min po wypaleniu jednego papierosa. U osób uzależnionych od nikotyny, podobnie jak wśród pacjentów z nieleczonym nadciśnieniem, obserwuje się wyższe dzienne wartości ciśnienia tętniczego niż u niepalących12.
Co więcej, ryzyko zawału jest u nich nawet trzykrotnie wyższe, a rzucenie nałogu w wielu badaniach okazuje się najskuteczniejszą interwencją, która zapobiega chorobom układu sercowo-naczyniowego.
Spodziewana długość życia palaczy rezygnujących ze zgubnego "dymka" w wieku średnim jest porównywalna do tej, którą cieszą się osoby nigdy po niego niesięgające13. Ponadto coraz liczniejsze badania wskazują, że również bierne palenie wiąże się ze zwiększonym ryzykiem choroby wieńcowej i innych dolegliwości układu sercowo-naczyniowego wynikających z nikotynizmu14.
4. Aktywność fizyczna
Przede wszystkim regularne ćwiczenia fizyczne to najlepszy sposób na redukcję nadmiernych kilogramów i ogólną poprawę wydolności organizmu. Aktywność nie tylko poprawia parametry gospodarki lipidowej i węglowodanowej, ale również fizjologicznie obniża ciśnienie krwi, stopniowo zwalniając częstość rytmu serca i zmniejszając skurczowe ciśnienie krwi15.
Jedna z metaanaliz wykazała, że regularny trening wytrzymałościowy zmniejsza wartość ciśnienia tętniczego o 3,3/3,5 mmHg, a efekt ten jest dużo wyraźniejszy u osób z nadciśnieniem niż z jego wartościami mieszczącymi się w normach16.
Pod wpływem regularnych ćwiczeń zwiększa się tolerancja wysiłku i poprawia jakość snu. Nawet umiarkowany trening pozwala na redukcję wagi, tkanki tłuszczowej i obwodu talii. Oczywiście stopień aktywności zależy od wieku i ogólnego stanu zdrowia pacjenta, jednak w przypadku nadciśnienia optymalne jest 30-45 min wysiłku dziennie.
Do najbardziej zalecanych ćwiczeń należą wytrzymałościowe (jazda na rowerze, szybki marsz, nordic walking czy pływanie)17. Z kolei przeciwwskazane są sporty izometryczne oparte na intensywnym wysiłku, np. podnoszenie ciężarów.
5. Ograniczenie alkoholu
Wpływ napojów wyskokowych na ciśnienie tętnicze zależy od ich dawki. Z jednej strony pojawiają się doniesienia, według których wypicie nawet 3 drinków dziennie może zmniejszyć ryzyko choroby wieńcowej18. Z drugiej jednak obserwuje się związek między ilością spożywanego alkoholu a rozpowszechnieniem hipertensji, w tym opornej na leczenie.
Ponadto ograniczenie napojów alkoholowych pozwoliło zmniejszyć zarówno skurczowe, jak i rozkurczowe ciśnienie krwi19. Mowa tu jednak o trwałym stosowaniu tego typu ograniczeń, ponieważ nagłe odstawienie alkoholu, spożywanego dotąd w nadmiarze, powoduje skok ciśnienia.
Reasumując, pacjentom z nadciśnieniem zaleca się ograniczenia dawek alkoholu w zależności od płci: kobiety nie powinny pić więcej niż 1, a mężczyźni więcej niż 2 porcje dziennie. Każda porcja odpowiada zaś 350 ml piwa, 150 ml wina lub 45 ml wódki.
Dieta DASH

 Nasze magazyny
Nasze magazyny