Pobudzający szok. Proloterapia
By uniknąć ingerowania w lecznicze działanie procesu zapalnego pacjentom po proloterapii zaleca się nie zażywać żadnych niesteroidowych leków przeciwzapalnych (tzw. NLPZ-ów) dostępnych bez recepty, redukują one bowiem stan zapalny. Niektórzy uważają jednak, że można przyjmować niewielką dawkę aspiryny (85-325 mg/dzień) bądź paracetamolu. Okres najintensywniejszego zdrowienia przypada na dwa do czterech tygodni po każdym zabiegu, lecz pełna rekonstrukcja tkanki może trwać miesiąc lub więcej.
Ten sekret wielu elitarnych sportowców pozwala unikać operacji chirurgicznych poprzez stymulację organizmu do samoleczenia.
Skrzydłowy Hines Ward, najlepszy gracz drużyny Pittsburgh Steelers, miał spędzić mecz o mistrzostwo futbolu amerykańskiego Super Bowl w 2009 roku na ławce rezerwowych. Zmusiła go do tego kontuzja kolana: uszkodzenie więzadła pobocznego piszczelowego, które biegnie po przyśrodkowej stronie tego stawu. Jednak dwa tygodnie przed wielkim finałem Ward poddał się mało znanej formie leczenia i już po tygodniu zaskoczył reporterów pojawiając się na treningu, jak gdyby nic więcej mu nie dolegało. Zapytany odrzekł, że wyzdrowiał dzięki zastrzykowi.
Zakładano wtedy, że Ward otrzymał dawkę kortykosteroidów, ale tak nie było. Swoje ozdrowienie i możliwość uczestniczenia w Super Bowl przypisywał on jakimś tajemniczym iniekcjom, o których słyszało niewielu komentatorów i kolegów z drużyny, rozprawiano więc o nich podczas całego spotkania. Ward nie tylko zagrał w meczu, ale był wręcz doskonały - Steelers wygrali Super Bowl, a on sam został okrzyknięty najlepszym graczem.
Urazy kolana, ból pleców, tzw. łokieć tenisisty - wszystkie te patologie układu ruchu mogą stanowić poważną przeszkodę nie tylko dla profesjonalnych sportowców, ale i praktycznie dla każdego człowieka. Sterydy, operacje chirurgiczne i wymiana stawu to konwencjonalne metody leczenia o różnej skuteczności, prowadzące nierzadko do uciążliwych efektów ubocznych.
Ale czy operacje i leki to jedyna droga? Jaka terapia przyniosła Wardowi niemal cudowne ozdrowienie?
Oto proloterapia
Nie dziwcie się, jeśli nigdy o niej nie słyszeliście. Mimo, że jest to silnie działająca i wysoce skuteczna terapia, nadal pozostaje jedną z mniej znanych alternatyw dla lekarstw i operacji.
Proloterapia polega na wstrzykiwaniu substancji pobudzających wzrost do określonych ścięgien, więzadeł, mięśni i stawów w celu stymulacji naturalnych mechanizmów samoleczenia organizmu. Najczęściej używane środki, w tym dekstroza, P2G (związek fenolu, glukozy i gliceryny) czy stężony roztwór soli, mogą wzmacniać i odbudować osłabione, naderwane czy rozłączone elementy mięśniowo-szkieletowe oraz stabilizować i usprawniać je, przynosząc jednocześnie ulgę. Lista osiągnięć tej terapii w leczeniu dolegliwości, z którymi nie uporała się konwencjonalna medycyna robi prawdziwe wrażenie.
Badanie na pacjentach z chronicznym bólem pleców wykazało zwiększenie grubości wiązadeł krzyżowo-biodrowych stawu krzyżowo-biodrowego o całe 60 proc. w ciągu trzech miesięcy po zastosowaniu proloterapii. Pacjenci odnotowali też większą sprawność stawu oraz mniejszy ból.
W pewnym trwającym ponad dwa lata teście badającym cztery różne typy terapii iniekcyjnej - w tym proloterapii - stosowanej do leczenia łokcia tenisisty (zwanego w żargonie medycznym zapaleniem nadkłykcia bocznego kości ramiennej) pacjenci wykazali poprawę ocenianą na 51-94 proc. biorąc pod uwagę kryteria takie, jak ból i sprawność. Jak każde ukłucie, zastrzyki te są przez chwilę nieprzyjemne, wywołują bowiem drobny stan zapalny będący naturalną odpowiedzią organizmu na uraz (patrz ramka powyżej).
Odrasta zwykła, zdrowa tkanka, ponieważ stymulowany wstrzykniętymi substancjami organizm produkuje nowy kolagen
Większość praktykujących tę metodę stosuje jednak lidokainę (łagodny anestetyk działający miejscowo) tuż przed zastrzykiem bądź w jego trakcie, albo też podtlenek azotu (tzw. gaz rozweselający).
Co jest w strzykawce?
- D5OW (roztwór 50% glukozy w wodzie)
- sodium morrhuate, pochodna tranu
- hipertoniczny roztwór soli
- węglan wapnia
- "roztwór" pumeksu
- PQU (związek fenolu, chininy i mocznika)
- P2G (związek fenolu, glukozy i gliceryny)
- PRP - osocze bogatopłytkowe
- czynniki wzrostu
- komórki macierzyste
Wspólną cechą wszystkich tych substancji jest ich zdolność do stymulowania naturalnej odpowiedzi immunologicznej organizmu.
Dyskomfort odczuwany w miejscu zastrzyku jest normalną reakcją organizmu i może trwać kilka dni. Po serii zabiegów (mniej więcej trzy do sześciu sesji raz na tydzień lub rzadziej) zarówno ostry jak i przewlekły ból znika, często już na dobre. Wiele badań potwierdziło, że ruchliwość stawu zostaje w pełni przywrócona oraz nierzadko zwiększona, podobnie jak jego sprawność. Opinię tę dzieli Osteopatyczne Stowarzyszenie Proloterapii i Medycyny Regeneracyjnej (Osteopathic Association of Prolotherapy and Regenerative Medicine - AOAPRM), amerykański związek profesjonalistów zajmujący się również klinicznym szkoleniem z zakresu proloterapii.
W Polsce niewiele klinik stosuje zabiegi tego rodzaju. Jednak naszym medykom metoda ta jest znana.
Mieszkający w Londynie lekarz, dr Brian Pattinson, po raz pierwszy zetknął się z proloterapią, gdy sam musiał poddać się leczeniu z powodu bólu pleców. Cierpiał bowiem na ostre zwyrodnienie krążka międzykręgowego, który w wyniku choroby zredukowany został do grubości zaledwie 1 mm.
Ortopeda zalecił mu operację. Dr Pattinson optował jednak za proloterapią, po której wrócił do jeżdżenia na nartach, badmintona, a nawet sztuk walki - wszystko to bez bólu. Z jego doświadczenia wynika, że pacjenci czasem zgłaszają się po wielu latach na dodatkowy zabieg, jednak jemu już od dwudziestu lat nie był on potrzebny.
W Wielkiej Brytanii tylko lekarze są uprawnieni do przeprowadzania tej terapii. Przez czterdzieści z pięćdziesięciu lat swojej praktyki klinicznej dr Pattinson stosował proloterapię, przy pomocy której leczył ponad 150 tys. pacjentów. Ze względu na wysokie zainteresowanie tą metodą obecnie ograniczył się do stosowania niemal wyłącznie proloterapii; pacjenci przyjeżdżają do niego bowiem nawet z Francji, Norwegii, Finlandii czy Holandii oraz z tak odległych miejsc jak Kambodża, Indie lub nawet Australia.
W Stanach Zjednoczonych również specjaliści z zakresu osteopatii mogą stosować proloterapię. Według danych przytoczonych w artykule opublikowanym w kwartalniku "The Physician and Sportsmedicine", do 2000 roku skutecznemu leczeniu tą metodą poddało się 450 tys.Amerykanów, w tym wielu lekarzy.
Chociaż nie jest refundowana przez brytyjski Narodowy Fundusz Zdrowia, zabiegi proloterapii wykonuje się w gabinetach lekarskich albo ambulatoriach klinik sportowych. W Wielkiej Brytanii często są one oferowane w pakietach ubezpieczeń prywatnych.
W USA proloterapia jest pokrywana przez ubezpieczycieli od 2010 roku, traktowana jest jednak jako procedura eksperymentalna, co sugerowałoby, że jest to nowa, niesprawdzona metoda.
Historia proloterapii. Pradawna sztuka uzdrawiania
"Eksperymentalna?", cedzi przez zęby dr Walter Grote, osteopata i internista z powodzeniem stosujący proloterapię od 2001 roku. "Uważa się, że już w starożytnej Grecji Hipokrates jako pierwszy eksperymentował z tą dziedziną". Według Grote'a sławny medyk "używał rozgrzanego pręta do wywołania efektu proloterapii w leczeniu urazów mięśni z grupy pierścienia rotatorów u gladiatorów".
Ta starożytna metoda skutkowała pojawianiem się blizn, ale dzisiejsza medycyna wykorzystująca iniekcje substancji stymulujących proliferację komórek wyeliminowała to ryzyko.
Pochodzący ze stanu Iowa lekarz George Hackett zauważył w latach trzydziestych, że osteopaci stosują proloterapię do leczenia przepuklin, schorzenia wynikłego z osłabienia mięśni lub zwiotczenia tkanek, co prowadzi do uwypuklenia części danego organu wewnętrznego (np. okrężnicy). To zainspirowało Hacketta do stosowania proloterapii w leczeniu "rozluźnionych", jak je nazywał, więzadeł i ścięgien powodujących problemy z funkcjonowaniem stawów. (może być też użyteczna w leczeniu żylaków).
Zbudowane z tkanki łącznej ścięgna czy więzadła mogą się rozciągać tylko do pewnego stopnia, przekroczenie go powoduje bowiem ich naderwanie lub pęknięcie. Ludzie z tzw. hipermobilnością - tacy jak ludzie-gumy występujący w cyrku, niektórzy gimnastycy czy tancerze - wykazują większe predyspozycje do tego typu urazów. Gdy więzadło zostaje naciągnięte poza swoją naturalną skłonność, niektóre jego włókna pozostaną nadmiernie rozciągnięte na stałe, podobnie do zużytej gumki recepturki. Ciągłe wydłużanie i nadrywanie skutkuje permanentnym osłabieniem tego obszaru tkanki.
Badanie testujące cztery rodzaje terapii iniekcyjnej - w tym proloterapię - w leczeniu łokcia tenisisty wykazało poprawę o nawet 94 proc.
W swojej książce "Ligament and Tendon Relaxation Treated by Prolotherapy" (Springfield, IL:Charles C. Thomas,1956), której uaktualniona wersja po dziś dzień służy za podręcznik specjalistom, Hackett opisuje pierwszy test proloterapii przeprowadzony na zwierzętach. Po wykonaniu zastrzyku w obrębie ścięgna Achillesa u królika odnotował on zwiększenie gęstości i siły ścięgna o 100 proc.
Z początku sądzono, że w wyniku terapii powstają blizny, jednak późniejsze badania na zwierzętach potwierdziły, że stymulowany wstrzykniętymi substancjami organizm wytwarza nowy kolagen. Z racji "proliferycznego" działania, metodę tę nazwano proloterapią.
Pomimo jej zastosowania w leczeniu całego szeregu schorzeń (patrz - urazy i dolegliwości leczone proloterapią), proloterapia stosowana jest rzadko i często niewłaściwie. Pomijając problem kosztów niepokrywanych przez ubezpieczyciela, mało który lekarz decyduje się na włączenie jej do swoich usług. (W Wielkiej Brytanii jest to około 30 lekarzy, w USA ok. 300).
Efekty prototerapii w porównaniu do operacji
Jak dotąd nie przeprowadzano testu podwójnej ślepej próby w celu zmierzenia różnic w działaniu proloterapii i operacji chirurgicznych, ale istnieją przeróżne badania obu tych metod mogące służyć ich porównaniu.
Kontrolowane badanie podwójnej ślepej próby wykonane w 2002 roku zestawiło efekty leczenia pacjentów cierpiących na zwyrodnienie stawu kolanowego, których podzielono na dwie grupy. Część z nich przeszła operację kolana z pomocą artroskopu, pozostali zaś poddani zostali "udawanej" operacji pełniącej rolę placebo.
W oparciu o wyniki testu badacze ustalili, że rezultaty prawdziwej operacji wcale nie były lepsze, co z kolei skłoniło ich do stwierdzenia, iż "miliardy dolarów wydawane każdego roku na te zabiegi można by przeznaczyć na jakiś lepszy cel".
Gdy jednak u pacjentów z tego samego rodzaju zwyrodnieniem kolana zastosowano proloterapię oraz rehabilitację, ból ustąpił o prawie 50 proc. i o tyle samo zwiększyła się sprawność stawu.
Mimo że ból pleców jest najczęściej wymienianą dolegliwością bólową, operacje mogą być w tym przypadku ryzykowne, często wiążą się bowiem z uszkodzeniem kręgów bądź nerwów, krwawieniem i całą gamą innych efektów ubocznych. Dlatego też wielu ortopedów woli ograniczyć się do przepisywania NLPZ-ów (niesteroidowych leków przeciwzapalnych) albo też opioidów, np. oksykodonu (w sprzedaży jako preparaty OxyContin i OxyNorm). Jednakże takie podejście do problemu może oczywiście prowadzić do lekozależności lub uzależnienia, ponadto nie eliminuje wcale jego przyczyny. Jak wynika z doświadczeń Pattinsona, właściwe zastosowanie proloterapii może zredukować lub całkowicie wyeliminować potrzebę wykonywania operacji chirurgicznej i stosowania kortykosteroidów, które po krótkim okresie optymalnego działania i tak muszą zostać odstawione.
W pewnym badaniu u połowy pacjentów, cierpiących na ból pleców od ok. 10 lat, zastosowano zabiegi fizjoterapeutyczne kręgosłupa wspomagane proloterapią, u reszty zaś te same zabiegi połączono z zastrzykami wody. Po sześciu miesiącach ponad jedna trzecia pacjentów z 40 leczonych proloterapią całkowicie pozbyła się bólu, przy czym 35 oceniło swoją poprawę na ponad 50 proc., podczas gdy w grupie kontrolnej ból zniknął jedynie u trojga pacjentów, a poprawę o połowę odnotowało 16 z nich. Niedawny przegląd specjalistycznych badań wykazał, że w połączeniu z zabiegami fizjoterapeutycznymi kręgosłupa i rehabilitacją proloterapia może zmniejszać ból i zwiększać sprawność.
Więzadła i ścięgna: punkty zapalne
Ludzkie ciało zawiera setki ścięgien, jednak tylko kilka z nich wykazuje wysoką podatność na uszkodzenia i łatwo staje się "poluzowane". Wszystkie te wrażliwe strefy są mniej ukrwione i przez to dociera do nich mniejsza ilość tlenu i składników odżywczych transportowanych przez krew. Gdy ścięgna i więzadła ulegają rozluźnieniu tracą efektywność i dochodzi do zaburzenia ich procesów regeneracyjnych, co prowadzi do niewłaściwego przemieszczenia utrzymywanych przez nie kości.
Wrażliwe strefy obejmują:
- ścięgno Achillesa (łączy tył pięty z mięśniami łydki)
- ścięgna pierścienia rotatorów (łączą mięśnie barku z kością ramienną)
- ścięgno mięśnia piszczelowego tylnego (łączy kość piszczelową z kośćmi śródstopia)
- ścięgna bocznej strony łokcia (łączą kość ramienną z mięśniami przedramienia), których patologia powodują łokieć tenisisty.
- więzadła kolanowe.
W dniu Ojca w 2012 roku John Gill, doradca zawodowy i trener zapasów w liceum Kittatinny w New Jersey, pracował jako wolontariusz w kościele. Podczas przenoszenia gałęzi do pocięcia obrócił się w nietypowy sposób i nagle poczuł "najstraszniejszy ból pleców w życiu".
"Szedłem do domu w męczarniach", wspomina. Przez kilka tygodni łykał tabletki przeciwbólowe "24 godziny na dobę, jak cukierki". Udał się do kręgarza, który zalecił mu operację. "Nie chciałem, żeby ktoś rozcinał mi plecy", mówi Gill.
Już po drugiej sesji proloterapii Gill zauważył częściową poprawę. Dziś, po serii siedmiu zabiegów, ból całkowicie ustąpił. "Gdy przedtem stawałem na lewej nodze, aż się pode mną uginała. Będąc ledwo po pięćdziesiątce byłem gotowy się poddać i przesiąść na wózek inwalidzki", wspomina. "Teraz jestem trenerem, podnoszę ciężary. Proloterapia odmieniła moje życie".
Przypadek Gilla nie jest odosobniony. 22-letni Lars (imię zmienione), chuderlawy miłośnik sztuk walki z Holandii, z bólu ledwo dawał radę ustać lub wysiedzieć w jednej pozycji przez dłuższy czas, nie był też w stanie więcej ćwiczyć. Wtedy wybrał się po raz pierwszy do Anglii na konsultację u Pattinsona.
Po postawieniu diagnozy - naciągnięte więzadła wzdłuż całych pleców - Pattinson zastosował u Larsa serię intensywnych zabiegów proloterapii. Za każdym razem pacjent otrzymywał 55 zastrzyków po każdej stronie kręgosłupa. Po kilku kolejnych wizytach Lars wrócił do uprawiania sztuk walki. Gdy pojawił się na ostatniej wizycie, aż trudno było go rozpoznać, tak bardzo zmienił się od intensywnych ćwiczeń.
Pattinson twierdzi, że ciągle słyszy od pacjentów podobne słowa: "przeszedłem mnóstwo konsultacji, wizyt u kręgarza, zabiegów akupunktury, brałem leki. Próbowałem już wszystkiego. Czy może mi pan pomóc?"
Jak sam mówi, odpowiedź na to pytanie jest twierdząca. "Niektórzy cierpią już ponad połowę swojego życia. I nawet ci najbardziej sceptycznie nastawieni w końcu przyznają, że powinni byli spróbować tego wcześniej".
Gdy u pacjentów ze zwyrodnieniem kolana zastosowano proloterapię połączoną z rehabilitacją, ból zmalał i sprawność zwiększyła się o prawie 50 proc.
Proloterapia jest nie tylko o wiele mniej inwazyjna od operacji, ale i znacznie od niej tańsza. To samo dotyczy pokrewnej jej droższej metody wykorzystującej w zastrzykach osocze bogatopłytkowe (preparat krwiopochodny wytwarzany z próbki pochodzącej od samego pacjenta), zwanej metodą PRP (ang. platelet-rich plasma - osocze bogatopłytkowe).
Dla przykładu, wszczepienie endoprotezy stawu biodrowego kosztuje około 60 000 dolarów, podczas gdy leczenie biodra metodą PRP przy zastosowaniu osocza bogatopłytkowego wynosi poniżej 5 000 dolarów.
Katherine Kero, emerytowana gospodyni domowa z Hardwick w New Jersey, poddała się terapii PRP stawu biodrowego w wieku osiemdziesięciu lat. Jak sama wyjaśnia, nie chciała przechodzić operacji na tym etapie życia ze względu na długi okres rekonwalescencji. "Mój ortopeda dał mi leki przeciwbólowe, ale czułam się po nich odurzona", dodaje.
Kero umówiła się na konsultację u Grote'a, po której zdecydowała się na leczenie PRP. Pobrano więc od niej osocze, odwirowano w specjalnej aparaturze i wstrzyknięto w chory staw biodrowy aby pobudzić go do samoleczenia.
Grote wyjaśnia, że generalna zasada jest taka: "PRP działa około trzy razy szybciej niż zwykła proloterapia i jest od niej trzy razy droższe". Kero obecnie całkiem pozbyła się bólu i jest usatysfakcjonowana leczeniem.
Również Hines Ward, najlepszy gracz Pittsburgh Steelers, właśnie metodzie PRP zawdzięcza swoje niesamowite wyzdrowienie i zwycięstwo w wielkim finale.
Proloterapia zwalcza przyczynę bólu
Jak wiele alternatywnych metod leczenia, proloterapia nie ogranicza się do przynoszenia krótkotrwałej ulgi, ale zwalcza też przyczynę bólu, która nie zawsze daje się sprecyzować lekarzowi czy pacjentowi. Jednym z niespodziewanych efektów stosowania tej terapii jest odkrycie, że źródło bólu lub dyskomfortu jest mocno oddalone od miejsca jego odczuwania. Wynika to ze zjawiska zwanego bólem oddalonym.
"Pewien pacjent przyszedł do mnie twierdząc, że po prostu wie, iż ma przepuklinę, której nie udało się zlokalizować sześciu innym lekarzom, w tym dwóm chirurgom i jednemu urologowi", opowiada Grote. "Może i jestem już siódmy, ale niech mi pan zaufa", przekonywał pacjenta. "Jeżeli wykryję wrażliwe miejsce na pana plecach, chciałbym dać panu zastrzyk i zobaczyć, czy ból ustąpi".
Mężczyzna zgodził się i Grote wprowadził strzykawkę do więzadła biodrowo-lędźwiowego, które biegnie od biodra do ostatniego kręgu w odcinku lędźwiowym.
Ból częściowo ustąpił już po pierwszym zabiegu, a po kilku kolejnych zniknął całkowicie. Podobna sytuacja ma miejsce w przypadku bólu dysków w kręgosłupie. Jak podaje Amerykański Związek Neurochirurgów, organizacja reprezentująca chirurgię układu nerwowego, co roku w USA wykonuje się ok. 200 tys. operacji na chorobę zwyrodnieniową krążków międzykręgowych. W Wielkiej Brytanii operacje te są rzadsze, wykonuje się ich około 155 na rok. W Polsce ok. 52 tys. osób jest co roku hospitalizowanych z powodu różnego rodzaju kłopotów z kręgosłupem (począwszy od zespołów bólowych, na operacjach skończywszy).
Zdaniem Grote'a w wielu przypadkach to nie sam dysk stanowi problem. "Jeśli przebadalibyśmy grupę przypadkowych 30-latków okazałoby się, że niemal połowa z nich ma przemieszczone dyski, a mało który z nich narzeka na jakikolwiek ból".
Dysk zaczyna zmieniać swoje położenie w momencie, gdy utrzymujące go więzadła uległy osłabieniu bądź uszkodzeniu i nie zapewniają już należytego anatomicznego wsparcia.
Grote, Pattinson i inni proloterapeuci są zdania, że wzmacnianie więzadeł jest lepszym sposobem na przywrócenie sprawności.
Urazy i dolegliwości leczone proloterapią
- bóle szyi
- naderwanie i uszkodzenia w obrębie pierścienia rotatorów
- niestabilności łopatki i obojczyka
- uszkodzenie chrząstki stawu ramiennego
- nawracające zwichnięcie barku
- rwa kulszowa
- przepuklina krążków międzykręgowych
- radikulopatia (zapalenie korzeni nerwowych)
- bóle pleców w odcinku lędźwiowym
- patologie więzadeł i ścięgien stawu biodrowego
- zespół cieśni nadgarstka
- ból stawu rzepkowo-udowego
- uszkodzenia więzadeł i ścięgien stawu kolanowego
- łokieć tenisisty
- łokieć golfisty
- skręcenia stawu skokowego
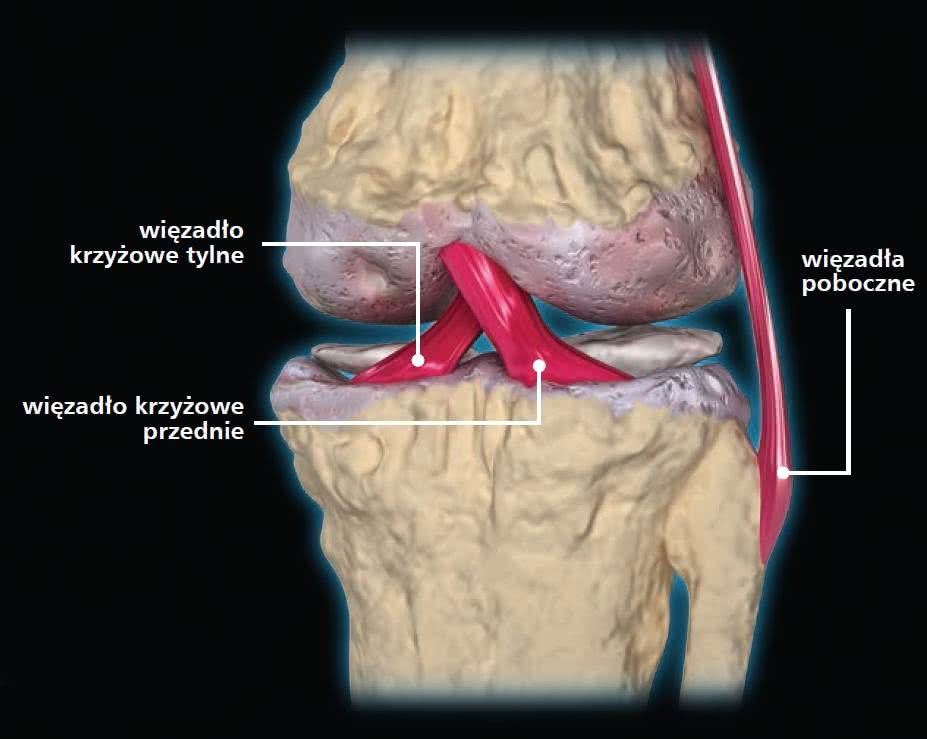
Zerwanie więzadła krzyżowego przedniego
Według raportów brytyjskiej służby zdrowia, "każdego roku w Wielkiej Brytanii odnotowuje się około 30 przypadków zerwania więzadła krzyżowego przedniego na każde 100 000 obywateli". Dane te oznaczają, że jest to najbardziej powszechny uraz kolana w całym kraju. Z uwagi na różnice w sile i wytrzymałości stawów oraz inną budowę anatomiczną kończyn dolnych i więzadeł u kobiet i mężczyzn, kobiety są bardziej narażone na ten konkretny uraz.
Więzadło krzyżowe przednie zlokalizowane jest wewnątrz samego stawu kolanowego. Łączy ono ze sobą kości udową oraz piszczelową i umożliwia rotację podudzia w stawie.
Uszkodzenie tego więzadła, a zwłaszcza zerwanie go, może oznaczać koniec kariery dla każdego sportowca. Występuje najczęściej podczas uprawiania sportów takich, jak narciarstwo, piłka nożna, koszykówka, siatkówka, hokej, rugby, sztuki walki, gimnastyka, czy jakakolwiek inna dyscyplina, w której ciało porusza się z dużą prędkością, a kolano zmuszone jest do wykonywania gwałtownych ruchów, zmian kierunku czy też zatrzymań.
W tym przypadku terapia konwencjonalna zazwyczaj od razu sprowadza się do operacji zerwanego więzadła. Ocalenie (zszycie) nie daje jednak dobrych rezultatów, dlatego też standardowo rekonstruuje się je przy użyciu tkanki pobranej ze zdrowych ścięgien pacjenta.
Według podręcznikowej wiedzy medycznej uszkodzone więzadło krzyżowe przednie nie leczy się samo. Jednakże badania przeprowadzone niedawno na grupie narciarzy wykazały, że po dwóch latach część z nich wyzdrowiała w takim samym lub nawet większym stopniu bez przechodzenia operacji. Sugeruje to, że jednak działa tu pewien mechanizm samoleczenia.
Autorzy badania doszli do wniosku, że zamiast od razu decydować się na operację, lepiej byłoby najpierw obserwować pacjenta przez okres 6-12 tygodni. Testy i pomiary sprawności mogłyby wówczas wyłonić kandydatów do bezoperacyjnej terapii wykazujących naturalne predyspozycje do samoleczenia.
Rekonstrukcja kolana - podobnie z resztą jak każda inna operacja - nie chroni przed ryzykiem komplikacji, takich jak zwyrodnienie czy zapalenie tego stawu. Proloterapia z kolei sama z siebie stymuluje samoleczenie wspomagając tym samym naturalne procesy organizmu.
Dr Martha M. Murray, wykształcona na Harvardzie lekarka ze szpitala dziecięcego w Bostonie, twierdzi, że wspomaganie naturalnych procesów jest też korzystne z tego względu, że dzięki temu zachowuje się fizjologię organizmu oraz jego sprawność - w przeciwieństwie do ingerencji chirurgicznej, która nieodzownie je narusza.
"Uważam, że w przyszłości regeneracja i samoleczenie będzie miało zastosowanie nie tylko w przypadku urazów więzadła krzyżowego przedniego" mówi Murray. "Miejmy nadzieję, że nauka ta rozwinie się i umożliwi leczenie wielu innych urazów, a my, ortopedzi, będziemy mogli wykorzystać tę nową wiedzę i zastosować ją w najtrudniejszych przypadkach: uszkodzeniach w obrębie pierścienia rotatorów i chrząstek".
Podobna sytuacja przydarzyła się 26-letniej Europejce, zawodowej piłkarce grającej w drużynie narodowej, która cierpiała z powodu całkowicie zerwanego ścięgna Achillesa. Podobnie do Molly, przeszła ona serię ośmiu zabiegów, raz na dwa tygodnie. Badanie MR ukazało nowo uformowane, nienaruszone ścięgno Achillesa już po szóstej sesji.
James Cyriax, angielski lekarz nazywany przez Pattinsona "ojcem nowoczesnej ortopedii", jako pierwszy wprowadził proloterapię w Wielkiej Brytanii. Powiedział on kiedyś, że 15 proc. wszystkich dolegliwości dotyczy mięśni lub kości, a pozostałe 85% da się wyleczyć za pomocą proloterapii.
Decydując się na proloterapię pacjenci nie tylko pozbywają się nękającego ich problemu natury zdrowotnej, ale również zapewniają swemu organizmowi stymulację niezbędną do uleczenia tego, z czym nie radzi sobie nawet najnowocześniejsza medycyna.
Co jest bezpieczniejsze: proloterapia czy operacja?
Chociaż wyjątkowo rzadkie, czasami zdarzają się skutki uboczne proloterapii. Większość z nich to typowe przy iniekcjach problemy: ból, infekcja, uszkodzenie nerwu, przebarwienia skóry, blizny, reakcja alergiczna albo nawet utrata czucia lub drętwienie w okolicy miejsca zastrzyku. Gdy zastrzyk wykonywany jest w okolicy kręgosłupa, może wystąpić ból głowy związany z zespołem popunkcyjnym, przechodzi on jednak samoistnie po paru dniach. W celu określenia możliwych działań niepożądanych w bardziej ryzykownych zabiegach proloterapii stosowanej w leczeniu bólu pleców i szyi dokonano przeglądu pracy
171 doświadczonych proloterapeutów, z których prawie wszyscy byli lekarzami. Średnia liczba pacjentów wynosiła 500, średnia liczba zabiegów 2 000, a średni okres leczenia wynosił 10 lat. W sumie wykonano w przybliżeniu 342 000 zabiegów, z czego w 472 przypadkach odnotowano efekty uboczne, w tym 69 przypadków wymagających hospitalizacji i 5 prowadzących do trwałego uszczerbku na zdrowiu na skutek uszkodzenia nerwu.
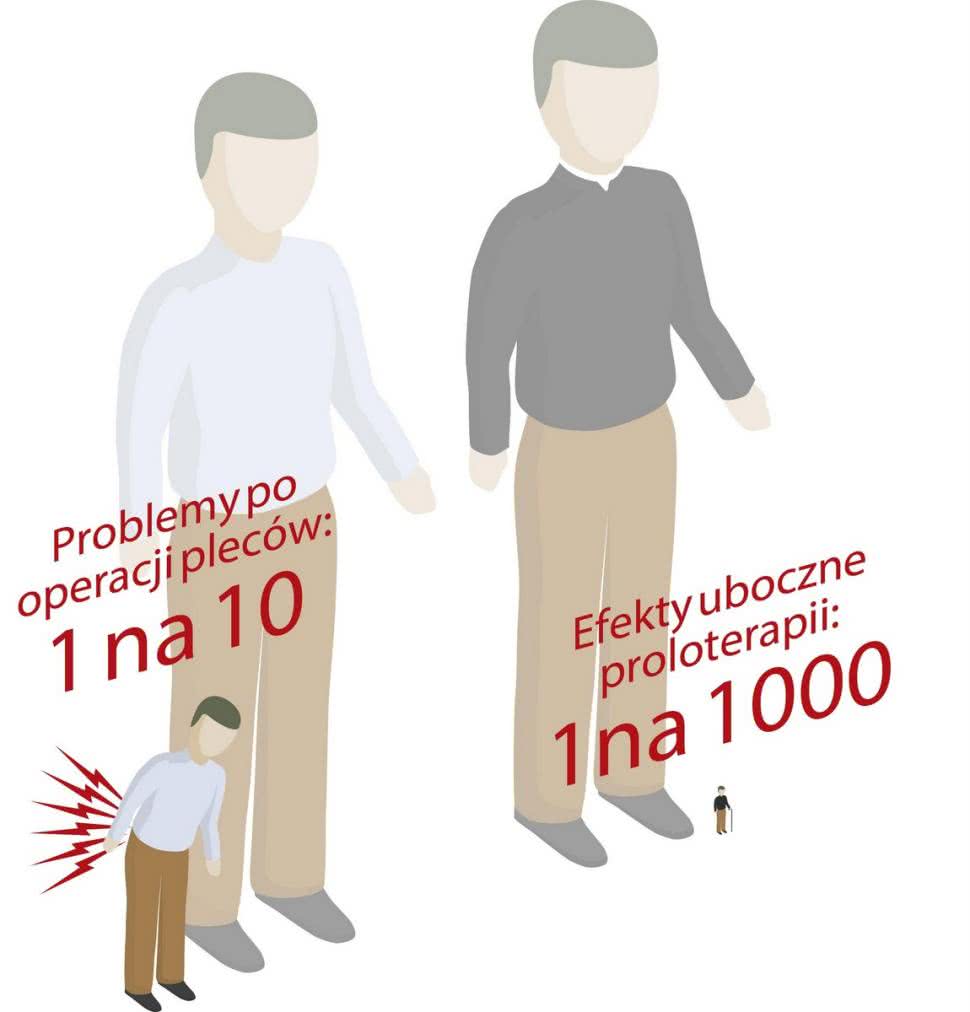
Najczęściej występujące skutki uboczne proloterapii:
- ból (70%)
- sztywność (25%)
- zasinienie (5%)
Większość z nich (80%) wynikła z zastosowania igły, w tym:
- zespół popunkcyjny (164 przypadki)
- odma opłucnowa (123)
- przejściowe reakcje uogólnione (73)
- uszkodzenie nerwu (54)
- krwotok (27)
- uraz związany z rdzeniem kręgowym, np. zapalenie opon mózgowo-rdzeniowych, paraliż lub uszkodzenie rdzenia kręgowego (9)
- uszkodzenie krążka międzykręgowego (2)
Bibliografia
- Arch Phys Med Rehabil, 2006; 87: 909-13
- JAMA, 1992: 268: 907-11
Badanie to świadczy, że efekty uboczne proloterapii są zazwyczaj łagodne, występują po jednym na tysiąc zastrzyków, a ryzyko trwałego uszkodzenia nerwu wynosi 1:68 400.
Dla porównania niemal 10% pacjentów po operacji kręgosłupa wciąż cierpi na chroniczny ból pleców, a u jednego na siedmiu kości nieprawidłowo się zrastają. Ponadto, jedna piąta wszystkich pacjentów po operacji pleców cierpi na znaczny, przewlekły ból pleców, który nie poddaje się leczeniu farmakologicznemu.
Bibliografia
- J Neurol Orthop Med Surg, 1989; 10: 141-4
- Br J Sports Med, 2009; 43: 471-81
- Phys Sportsmed, 2000; 28: 15-7
- Connect Tissue Res, 1983; 11: 95-102; Am J Surg, 1956; 92: 925-8
- N Engl J Med, 2002; 347: 81-8; Pain Med, 2012; 13: 990-9
- Lancet, 1987; 2: 143-6
- Cochrane Database Syst Rev, 2007; 2: CD004059
- www.aans.org; BMC Musculoskelet Disord, 2010; 11: 17
- www.nhs.uk
- Knee Surg Sports Traumatol Arthrosc, 2012; doi: 10.1007/ s00167-012-2324-8
- Br J Sports Med, 2004; 38: 383-4
- www.aaos.org
- J Ortho Med, 2005; 27: 128-32

 Nasze magazyny
Nasze magazyny