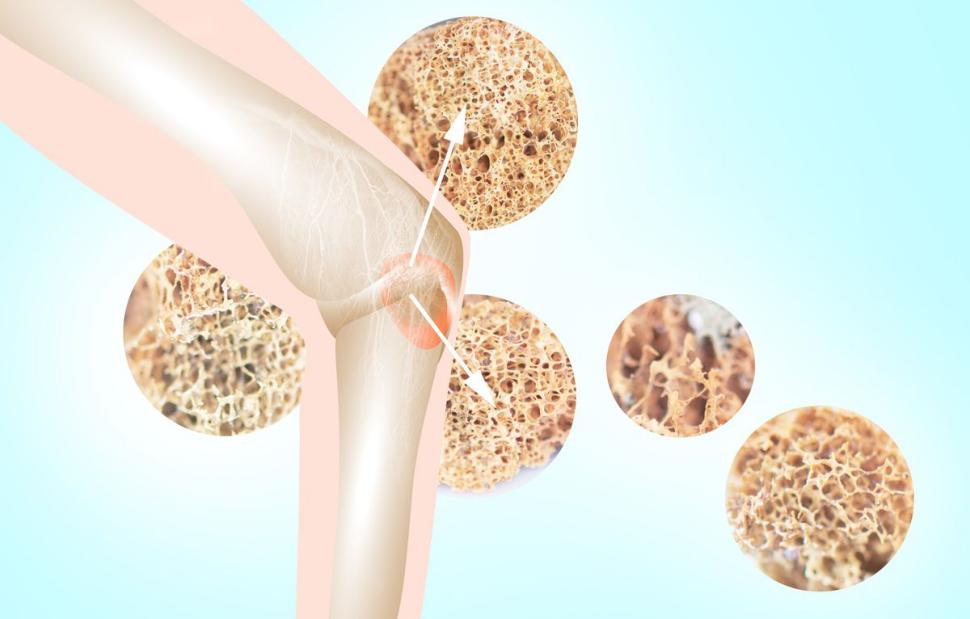
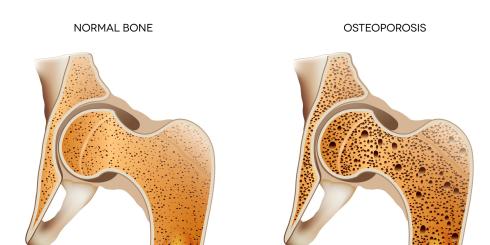
Zrzeszotnienie kości to powszechnie występująca układowa choroba szkieletu charakteryzująca się zmniejszoną gęstością mineralną kości (BMD) i pogorszeniem ich struktury (pojawiają się zaburzenia w beleczkowej architekturze kości). Latami może się rozwijać bezobjawowo, a pierwszym sygnałem jego obecności jest pierwsze złamanie występujące najczęściej w obszarach obciążonych, takich jak kręgosłup, biodro i nadgarstek1.
Zgodnie z systematycznym przeglądem i metaanalizą, globalna częstość występowania osteoporozy i osteopenii oszacowano na odpowiednio 19,7% i 40,4%, przy znacznych różnicach między krajami i regionami2. Szacuje się, że na całym świecie osteoporoza dotyka 200 mln kobiet.
Co sprzyja rozwojowi osteoporozy?
Do rozwoju osteoporozy mogą przyczyniać się niska masa ciała i spadek poziomu estrogenu u kobiet po menopauzie, który wiąże się z utratą masy kostnej, jak również siedzący tryb życia, palenie, nadmierne spożycie alkoholu i dieta uboga w wapń i witaminę D3. Chorobie mogą sprzyjać czynniki genetyczne. Nie można też zapominać, że przewlekłe choroby, takie jak reumatoidalne zapalenie stawów, zapalna choroba jelit i zaburzenia endokrynologiczne, mogą mieć wpływ na zdrowie kości. Co więcej, niektóre farmaceutyki, w tym glikokortykosteroidy i leki przeciwdrgawkowe, powiązano ze zwiększonym ryzykiem osteoporozy4.

Czy dentysta może rozpoznać osteoporozę?
Zdrowie jamy ustnej jest ściśle powiązane z ogólnym dobrostanem ogólnoustrojowym, co potwierdza rosnąca liczba badań ustanawiających powiązania między zdrowiem jamy ustnej a różnymi schorzeniami ogólnoustrojowymi. I nierzadko zdarza się, że objawy niektórych chorób pojawiają się właśnie w jamie ustnej. Do takich schorzeń zalicza się właśnie osteoporoza.
Badania sugerują, że osoby z osteoporozą mogą wykazywać zwiększoną podatność na chorobę przyzębia, charakteryzującą się zapaleniem dziąseł i postępującą destrukcją kości zębodołowej.
Zaburzona gęstość kości w osteoporozie może przyczyniać się do osłabienia podparcia przyzębia, potencjalnie zaostrzając stany przyzębia. Z drugiej strony, choroba przyzębia może przyczyniać się do ogólnoustrojowego stanu zapalnego, potencjalnie wpływając na metabolizm kości i osteoporozę5.
Osteoporoza jest związana ze zwiększonym ryzykiem utraty zębów, potencjalnie wynikającym z zaburzonej gęstości kości i zmian w środowisku jamy ustnej. Zmniejszona masa kostna w szczęce może wpływać na stabilność i podparcie zębów, co prowadzi do zwiększonego prawdopodobieństwa ich ruchomości i ich późniejszej utraty.
Co więcej, na kość szczęki – będącą krytycznym składnikiem anatomii jamy ustnej – mogą wpływać ogólnoustrojowe zmiany związane z osteoporozą. Zmniejszona gęstość kości w szczęce może przyczyniać się do problemów z procedurami stomatologicznymi, takimi jak np. wszczepianie implantów.
Jakie leki na osteoporozę?
Do najczęściej przepisywanych leków na osteoporozę należą bisfosfoniany – alendronian i rizedronian działają poprzez hamowanie resorpcji kości, głównie przez osteoklasty.
Poprzez spowolnienie rozpadu tkanki kostnej bisfosfoniany pomagają utrzymać lub zwiększyć gęstość kości, zmniejszając ryzyko złamań. Jednak długotrwałe ich stosowanie wiąże się z potencjalnymi skutkami ubocznymi, w szczególności z martwicą kości szczęki (ONJ) i nietypowymi złamaniami kości udowej.
Z kolei zastępcza terapia hormonalna (HRT) obejmuje stosowanie hormonów, często estrogenów, w celu rozwiązania niedoborów hormonalnych, szczególnie u kobiet po menopauzie.
Estrogen odgrywa kluczową rolę w utrzymaniu gęstości kości, a HRT ma na celu przeciwdziałanie utracie kości związanej ze zmianami hormonalnymi. Chociaż HRT jest skuteczna w zmniejszaniu ryzyka złamań, jest przedmiotem ciągłych badań i indywidualnych ocen ryzyka i korzyści.

W leczeniu osteoporozy wykorzystuje się też selektywne modulatory receptora estrogenowego (SERM). Należący do nich np. raloksifen działa jako agonista estrogenu (czyli substancja łącząca się z receptorem i powodująca reakcję w komórce) w niektórych tkankach i antagonista – który łącząc się z receptorem, blokuje go bez wywoływania reakcji – w innych.
W kontekście osteoporozy SERM pozytywnie wpływają na gęstość kości bez takiego samego poziomu ryzyka jak systemowa terapia estrogenowa7. Jeszcze innym rozwiązaniem jest podawanie denosumabu. To przeciwciało monoklonalne atakuje receptor o nazwie RANKL (ligand receptora aktywatora czynnika jądrowego kappa-B), który bierze udział w funkcjonowaniu osteoklastów. Hamując RANKL, denosumab zmniejsza resorpcję kości i zwiększa ich gęstość. Jest podawany podskórnie i wykazał skuteczność w zmniejszaniu ryzyka złamań8.
Jak zapobiegać osteoporozie?
Jak zwykle wszystko zaczyna się od modyfikacji stylu życia. Kluczowe jest zaprzestanie palenia, ponieważ nałóg ten wiąże się ze zmniejszeniem gęstości kości i zwiększonym ryzykiem złamań. Z tych samych przyczyn należy ograniczyć nadmierne spożycie alkoholu. Modyfikacja tych zachowań pozytywnie wpływa na zdrowie kości i zmniejsza prawdopodobieństwo złamań9.
Kolejnym krokiem w celu wzmocnienia kości jest wdrożenie odpowiedniej diety.
- Wapń jest szczególnie ważny, ponieważ jest kluczowym składnikiem struktury kości. Aż 99% tego pierwiastka zmagazynowane jest w kościach i zębach, a pozostały 1% krąży wraz z krwią po organizmie lub znajduje się w tkankach. W kościach wapń związany jest w postaci wydłużonych kryształów hydroksyapatytu, które nadają naszemu kośćcowi wytrzymałość. Poza funkcją budulcową hydroksyapatyt jest także rezerwuarem wapnia na czas niedoboru, do którego organizm może sięgać, jeżeli nie zapewniamy mu odpowiedniej podaży tego pierwiastka w diecie.

- Fosfor jest niezbędny, aby utrzymać odpowiednie stężenie wapnia. Przeciętna dieta nie zaburza proporcji między wapniem i fosforem, problem pojawia się, jednak jeżeli zaczynają w niej dominować określone pokarmy – zazwyczaj obserwuje się zaburzenia metabolizmu wapnia u osób, w których menu dominuje mięso oraz napoje typu cola, ponieważ już jedna jej (330 ml) zaspokaja 10% dziennego zapotrzebowania na fosfor.
- Witamina D, a zwłaszcza jej aktywna forma, czyli 1α,25-dihydroksycholekalcyferol, reguluje wchłanianie wapnia w jelicie cienkim i zwiększa odzyskiwanie go w nerkach, a także hamuje wydzielanie parathormonu, co pozwala na utrzymanie odpowiedniego poziomu tego pierwiastka w organizmie, bez uszczerbku dla kości. Stężenie witaminy D3 najlepiej podnieść poprzez przebywanie na słońcu. 20 min z odsłoniętymi ramionami i podudziami oraz twarzą (co stanowi ok. 15% powierzchni naszego ciała), zapewnia odpowiedni poziom słonecznej witaminy. Nasza skóra może syntetyzować tę witaminę w odpowiedzi na ekspozycję na światło słoneczne, ale możemy też przyswoić ją, spożywając tłuste ryby, jaja, mleko, grzyby i podroby. Jeśli to będzie niewystarczające, warto rozważyć suplementację. W okresie jesienno-zimowym na naszej szerokości geograficznej jest ona wręcz wskazana.
- Witamina K jest nierozerwalnie związaną z metabolizmem wapnia. To ona zatrzymuje ten pierwiastek w kościach, poprzez nasilenie procesu tworzenia hydroksyapatytu i zapobiega jego odkładaniu w tkankach miękkich, a zwłaszcza w naczyniach krwionośnych, dzięki czemu zapobiega rozwojowi miażdżycy, upośledzającemu pracę serca zwapnieniu zastawek i zawałom oraz udarom. Z tego powodu wiele suplementów zawierających wapń wzbogacanych jest także w witaminę K2 (menachinon). Jej źródłami są jaja, podroby i nabiał. Pokarmy te należy łączyć ze źródłami wapnia. Z kolei w zielonych warzywach liściastych występuje witamina K1 (fitochinon), która, choć ulega w naszym organizmie przekształceniu w pewnym stopniu w witaminę K2, dużo gorzej się wchłania10.
Zapewnienie odpowiedniej równowagi tych składników odżywczych jest podstawą wspierania zdrowia kości i zapobiegania niedoborom, które mogą przyczyniać się do osteoporozy11. Kluczowe dla niefarmakologicznego leczenia osteoporozy są też regularne ćwiczenia, a zwłaszcza trening z obciążeniem i oporowy.
Ćwiczenia z obciążeniem, takie jak chodzenie, jogging lub taniec, stymulują tworzenie kości i pomagają utrzymać gęstość kości. Natomiast trening oporowy, w tym takie czynności jak podnoszenie ciężarów, przyczynia się do ogólnego zdrowia kości, wywierając nacisk na kości i promując ich wytrzymałość. Biorąc pod uwagę wiek i ogólny stan zdrowia, programy ćwiczeń powinny być dostosowane do możliwości i potrzeb danej osoby12.
Implikacje leczenia osteoporozy dla zdrowia jamy ustnej
Wiemy już, że leczenie zrzeszotnienia kości przy pomocy bisfosfonianów, choć może poprawić gęstość kości, to jednocześnie może skończyć się osteonekrozą szczęki (ONJ): Jest to rzadkie, ale poważne schorzenie charakteryzujące się obumieraniem tkanki kostnej szczęki, często po zabiegach stomatologicznych lub urazach.
Dokładne mechanizmy leżące u podstaw ONJ nie są w pełni wyjaśnione, ale przedłużone hamowanie obrotu kostnego przez bisfosfoniany może przyczyniać się do upośledzenia gojenia. Dlatego osoby przyjmujące te leki, powinny bezwzględnie zgłosić ten fakt stomatologowi przed rozpoczęciem leczenia. Natomiast lekarze dentyści muszą zachować ostrożność, rozważając inwazyjne zabiegi stomatologiczne u tych pacjentów. W tym przypadku szczególnie istotne są dobra higiena jamy ustnej oraz regularne kontrole stomatologiczne13.
Ekstrakcje zębów u osób leczonych bisfosfonianami stanowią wyjątkowe wyzwanie ze względu na zwiększone ryzyko ONJ. W tej sytuacji lekarze dentyści powinni gruntownie rozważyć podejście konserwatywne, unikając niepotrzebnych ekstrakcji i decydując się na alternatywne metody leczenia, gdy jest to tylko możliwe. Zastępcza terapia hormonalna może korzystnie wpływać na zdrowie jamy ustnej. Estrogen, kluczowy składnik HRT, łagodzi związaną z menopauzą suchość w ustach i obniża ryzyko rozwoju choroby przyzębia.
Natomiast w przypadku denosumabu, choć wykazał skuteczność w zmniejszaniu ryzyka złamania, jego wpływ na zdrowie jamy ustnej jest mniej znany niż bisfosfonianów. Z tego względu stomatolodzy powinni ściśle współpracować z lekarzami w celu leczenia pacjentów otrzymujących denosumab, szczególnie w przypadku zabiegów stomatologicznych lub ekstrakcji14.
Zdaniem ekspertów jednym z rozwiązań usprawniających wczesne rozpoznanie i leczenie zrzeszotnienia kości mogłoby być zintegrowanie protokołów badań przesiewowych w kierunku osteoporozy z rutynowymi ocenami stomatologicznymi15. Specjaliści stomatologiczni mogliby wdrażać narzędzia, takie jak kwestionariusze, ocena ryzyka klinicznego i obrazowanie stomatologiczne (np. zdjęcia panoramiczne), aby zidentyfikować potencjalne wskaźniki osteoporozy.
Ponadto autorzy kompleksowego przeglądu badań przeprowadzonego w 2023 r. postulują wprowadzenie badania czynników genetycznych leżących u podstaw osteoporozy w celu opracowania bardziej spersonalizowanych i skutecznych interwencji. Piszą: „osteoporoza ma komponent dziedziczny, a zrozumienie podłoża genetycznego może pomóc w identyfikacji osób o wyższym ryzyku.
Ponadto badanie indywidualnych różnic w reakcji na leczenie może utorować drogę do podejść medycyny precyzyjnej. Obejmuje to dostosowywanie leczenia na podstawie profilu genetycznego danej osoby, optymalizując wyniki terapeutyczne przy jednoczesnym minimalizowaniu potencjalnych skutków ubocznych.
Identyfikacja określonych markerów genetycznych związanych z ryzykiem osteoporozy i reakcją na leczenie może poprawić strategie wczesnego wykrywania, zapobiegania i leczenia, zapoczątkowując nową erę medycyny precyzyjnej w zakresie zdrowia kości”16. Długotrwałe stosowanie bisfosfonianów wiąże się z potencjalnymi skutkami ubocznymi, w szczególności z martwicą kości szczęki (ONJ)
- Cureus. 2023 Nov 25;15(11):e49399
- Osteoporos Int. 2022 Oct;33(10):2137-2153
- Ther Clin Risk Manag. 2018 Nov 6:14:2029-2049
- An overview of glucocorticoid-induced osteoporosisEndotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000. 2022 Mar 19.
- Periodontol 2000. 2022 Jun;89(1):99-113
- Harper-Harrison G, Shanahan MM. Treasure Island, FL: StatPearls Publishing; 2023. Hormone Replacement Therapy.
- Clin Interv Aging. 2014 Aug 28:9:1437-52
- Curr Osteoporos Rep. 2009 Mar;7(1):18-22
- Bonekey Rep. 2014 Sep 3:3:574
- H. Gertig, J. Przysławski, Bromatologia. Zarys nauki o żywności i żywieniu. Wydawnictwo Lekarskie PZWL, Warszawa 2015
- Ther Clin Risk Manag. 2008 Aug;4(4):827-36
- Biomed Res Int. 2018 Dec 23:2018:4840531
- Gupta M, Gupta N. Treasure Island, FL: StatPearls Publishing; 2023. Bisphosphonate Related Jaw Osteonecrosis
- Front Oncol. 2023 Feb 13:13:1133828
- J Frailty Sarcopenia Falls. 2017 Jun 1;2(2):21-27. eCollection 2017 Jun.
- Proc Nutr Soc. 2007 May;66(2):158-65

 Nasze magazyny
Nasze magazyny