Jak opowiada Judi Dench, „gdy zaczynasz tracić wzrok, dostrzegasz drobne zmiany”. Gwiazda serii filmów o agencie 007, znana z roli stanowczej i trzeźwo myślącej szefowej Jamesa Bonda, wyznaje, że tęskni za czytaniem gazet i rozwiązywaniem krzyżówek od 2012 r., gdy zdiagnozowano u niej zwyrodnienie plamki żółtej (AMD). Nie czyta już scenariuszy, lecz prosi przyjaciół, by czytali jej kwestie, których uczy się na pamięć, a najbardziej przygnębia ją to, że nie widzi twarzy osoby, z którą je kolację. Jednak najstraszniejsza chwila związana z jej schorzeniem – którą sama nazywa „najbardziej traumatycznym momentem życia” – miała miejsce w 2017 r., gdy zmuszona była zrezygnować z prawa jazdy.
Aktorka jest jedną z 600 tys. osób w Wielkiej Brytanii i Irlandii, które „adaptują” się do zwyrodnienia plamki żółtej (szacuje się, że w Polsce liczba ta sięga 1-1,5 mln osób), według Amerykańskich Centrów Kontroli i Prewencji Chorób – głównej przyczyny ślepoty w krajach rozwiniętych. Na całym świecie schorzenie to dotyka 196 mln ludzi, a jaskra, kolejna z głównych przyczyn ślepoty, kolejnych 60 mln. Przewiduje się, że do 2040 r. liczby te wzrosną odpowiednio do 288 mln i 110 mln osób na całym świecie1.

Zarówno zwyrodnienie plamki żółtej, jak i jaskra, są postępującymi neurodegeneracyjnymi chorobami oczu, które stopniowo upośledzają widzenie, chociaż rozwijają się w całkiem odmienny sposób i dotyczą innych obszarów oka. Lekarze opisują oba schorzenia jako związane z wiekiem i twierdzą, że chociaż proces ten może ulec spowolnieniu, to jednak gdy dojdzie do uszkodzenia nerwów oka, upośledzenie oczu i widzenia staje się nieodwracalne.
Podczas gdy techniki głównego nurtu i leki próbują wpływać na objawy chorób narządu wzroku, to nowe terapie świetlne, w ostatnich latach poddawane badaniom w Kanadzie, Europie i Stanach Zjednoczonych, nakierowane są na pierwotne przyczyny tych chorób, czyli uszkodzenia oksydacyjne i stan zapalny, a leczenie nie spowalnia tylko nieuniknionego postępu choroby, lecz powstrzymuje ją na poziomie komórkowym i poprawia funkcjonowanie oczu.
Czy da się wyleczyć zwyrodnienie plamki żółtej?
W przypadku AMD, które, jak się uważa, posiada komponent dziedziczny (matka Judi Dench również cierpiała na tę dolegliwość), brak jest konwencjonalnej terapii. Lekarze wstrzykują leki bezpośrednio do oka (raz w miesiącu przez co najmniej 3 lata), by powstrzymać rozrost maleńkich naczyń krwionośnych pod gałką oczną. Jest to, jak można sobie wyobrazić, zabieg bolesny i niepozbawiony ryzyka, włącznie z urazem lub infekcją oka.
W terapii laserowej suchego zwyrodnienia plamki żółtej lekarze kierują maleńki promień lasera, by zniszczyć druzy (niewielkie złogi tłuszczowe) leżące pod gałką oczną, ale, jak wykazano w przeglądzie bazy danych Cochrane, choć zabieg ten może pomóc w ich eliminowaniu, to nie jest w stanie powstrzymać utraty wzroku2.
Jak wygląda leczenie jaskry?
W przypadku jaskry dochodzi do uszkodzenia nerwu wzrokowego i jeżeli nie zastosuje się leczenia, może to prowadzić do ślepoty. Uszkodzenie zachodzi często w sposób niezauważalny, bez widocznych objawów, co jest jednym z powodów, dla których warto wykonywać regularne badania wzroku, by podwyższone ciśnienie wewnątrzgałkowe (IOP) mogło być wykryte wystarczająco wcześnie, aby możliwe było leczenie.
Od kilkudziesięciu lat jaskrę leczy się poprzez obniżanie ciśnienia wewnątrzgałkowego, by zapobiec pogorszeniu schorzenia – chociaż wiadomo też, że dolegliwość ta może
występować również bez niego, a z kolei podwyższonemu IOP nie zawsze musi towarzyszyć jaskra.
Nadal jednak podstawą leczenia są przepisywane krople do oczu, zawierające prostaglandyny i inhibitor kinazy Rho, zwiększające odpływ wodnistego płynu z oka, a także beta-blokery i inhibitory anhydrazy węglanowej, spowalniające jego produkcję w oku w celu zmniejszenia ciśnienia w gałce ocznej; stosuje się też kombinację tych leków.
Alternatywne terapie leczenia chorób oczu
Terapia świetlna
Terapia świetlna kieruje energię lasera na siatkowatą tkankę w oku, zwaną siateczką beleczkową, do której w sposób naturalny spływa wodnisty płyn. Laser wywołuje chemiczną i biologiczną przemianę w tkance, wyzwalając odpływ płynu poprzez siateczkę na zewnątrz oka, co obniża ciśnienie wewnątrzgałkowe. Wyjaśniam to pacjentom, mówiąc, że zastosujemy w oku terapię świetlną – opowiada okulista Savak Teymoorian z ośrodka Harvard Eye Associates. – To jak opalenizna w oku: ciało pochłania energię świetlną, a w reakcji na nią oczyszcza najpierw naturalny układ odpływu z oka. Ciało samo wykonuje tę pracę, tylko najpierw potrzebuje sygnału.
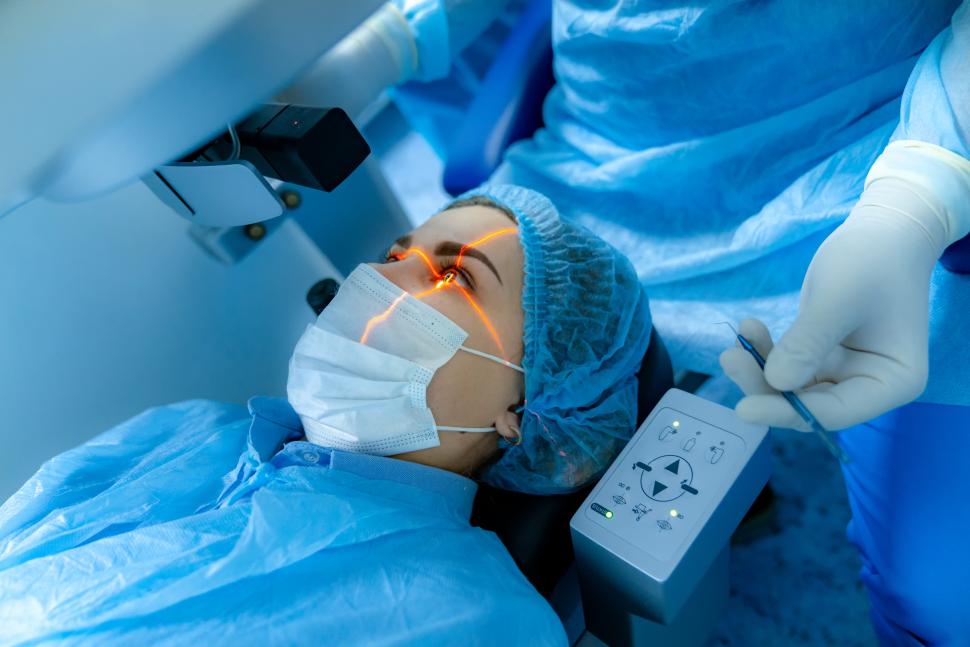
Trabekuloplastyka laserem argonowym (ALT) była pierwszym zabiegiem laserowym, jaki stosowano w jaskrze. Używa się w niej lasera gorącego, który może spowodować powstanie blizn. ALT w większości przypadków zastąpiono łagodniejszym zabiegiem, znanym jako selektywna trabekuloplastyka laserowa (SLT), a czasem nazywanym „zimną” terapią laserową, ponieważ wytwarza się przy niej mniej ciepła.
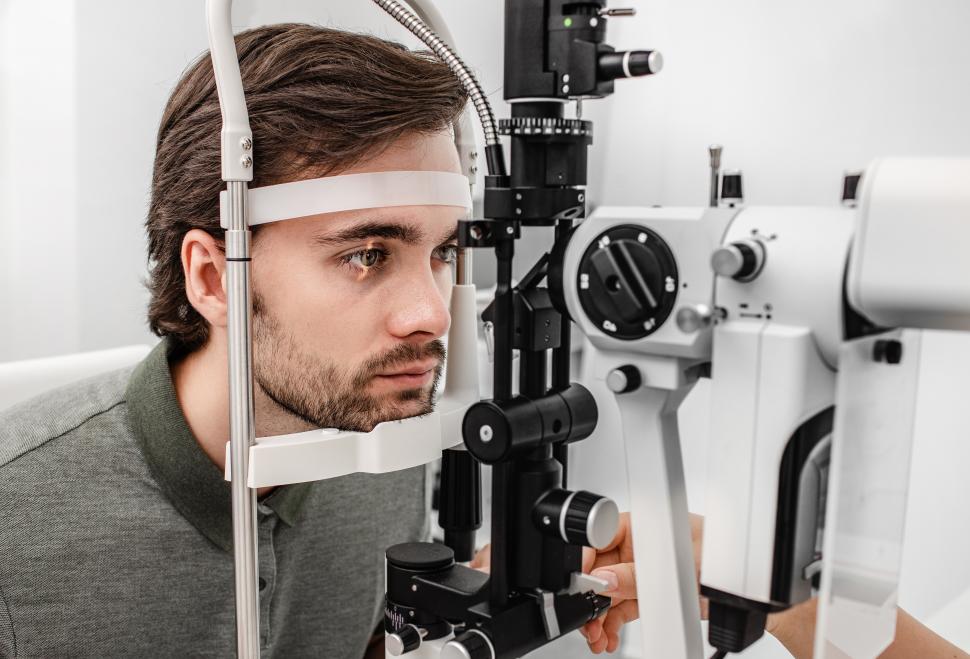
Pacjentowi podaje się do każdego oka krople znieczulające, po czym opiera on podbródek na podpórce, tak aby patrzeć wprost w urządzenie laserowe, które specjalista od leczenia jaskry przystawia bezpośrednio do przedniej powierzchni oka. Urządzenie odpala laser, naświetlając siateczkę beleczkową kolejno w każdym oku. Pacjent słyszy tylko kliknięcie i widzi żółtozielony rozbłysk światła. Zabieg trwa zwykle krócej niż 5 min dla każdego oka – czyli ogółem mniej niż kwadrans4.
Zabiegi laserowe w leczeniu jaskry
Zabieg SLT jest bezbolesny, powoduje mniej blizn niż ALT i w rocznym okresie obserwacji przynosi sukces w 78% przypadków, co stwierdzili brytyjscy naukowcy z Moorfields Eye Hospital w Londynie, prowadzący kompleksowe, randomizowane badanie z grupą kontrolną – LiGHT (ang. Laser in Glaucoma and Ocular Hypertension – laser w jaskrze i nadciśnieniu wewnątrzgałkowym)5.
Badacze losowo podzielili pacjentów z jaskrą na 2 grupy, z których jedna poddana była wstępnemu leczeniu wysokiego ciśnienia wewnątrzgałkowego terapią laserową (z późniejszym użyciem, w razie potrzeby, kropli do oczu), a drugą leczono standardowo przepisywanymi kroplami do oczu, obniżającymi ciśnienie wewnątrzgałkowe. Następnie porównano wpływ różnych terapii na jakość życia pacjentów.
Badanie, opublikowane w czaspiśmie The Lancet w 2019 r., wykazało, że przez pierwsze 3 lata terapii jakość życia obu grup była zbliżona. Jednakże 75% osób leczonych początkowo laserem przez 3 lata nie potrzebowało żadnych kropli zmniejszających ciśnienie wewnątrzgałkowe.
Pacjenci, których początkowo leczono laserem, rzadziej też wymagali operacji zaćmy (zmętnienia soczewki oka), a żaden z nich nie potrzebował operacji z powodu jaskry w ciągu pierwszych 3 lat. Wśród pacjentów leczonych kroplami do oczu operacja była niezbędna w przypadku 11 gałek ocznych (spośród łącznie 622). Co więcej, podejście laserowe było bezpieczniejsze, wywoływało mniej skutków ubocznych niż krople do oczu czy operacja, a także było tańsze.
Nowe wytyczne leczenia jaskry
Badanie LiGHT zapoczątkowało zmianę paradygmatu w leczeniu jaskry. Niektórym lekarzom trudno rozstać się ze starymi nawykami i wielu nadal wolało używać leków niż lasera jako pierwszej opcji leczenia, próbując metody laserowej dopiero wtedy, gdy krople okazywały się nieskuteczne. Brytyjski Narodowy Instytut Zdrowia i Doskonałości Klinicznej (NICE) postanowił jednak rozpropagować lasery. Przytaczając rezultaty badania LiGHT, NICE ogłosił w styczniu 2022 r. zmiany swych wytycznych, wybierając terapię SLT, a nie krople do oczu, jako interwencję pierwszego rzutu w jaskrze otwartego kąta (najczęstszym typie tej choroby)6.
Jak stwierdził Gus Gazzard, konsultant okulistyczny i główny badacz z Moorfields Eye Hospital: „rzadko się zdarza, żeby badanie takie jak LiGHT miało tak ogromny wpływ, i jest czymś fantastycznym, że NICE uznał nasze rezultaty za tak solidne, iż na ich podstawie dokonał poważnej zmiany wytycznych”. Również preferowany wzorzec praktyki Amerykańskiej Akademii Okulistyki oraz Europejskie Towarzystwo Jaskry zmieniły swoje wytyczne dla praktyki medycznej w konsekwencji badania LiGHT i teraz zalecają SLT jako terapię pierwszego rzutu zamiast leków.
Zabieg SLT obniża ciśnienie wewnątrzgałkowe
Według Fundacji Badań nad Jaskrą zabieg SLT obniża ciśnienie wewnątrzgałkowe przeciętnie o 30%, a jego efekty mogą utrzymywać się 1-5 lat, a w niektórych przypadkach nawet dłużej. Częstym skutkiem ubocznym jest przemijający stan zapalny, chociaż w 5% przypadków ciśnienie wewnątrzgałkowe może wzrosnąć, zamiast spaść.
Jak napisano w materiałach informacyjnych dla pacjentów Moorfields Eye Hospital, „w rzadkich przypadkach ciśnienie w gałce ocznej wzrasta do bardzo wysokiej wartości i nie obniża się”. Jest to „zjawisko bardzo niezwykłe” i w takim przypadku niezbędna jest operacja jaskry4.
Mogą wystąpić także inne powikłania, czasem poważne, takie jak oparzenia i zapalenie tęczówki (obrzęk wokół tęczówki, barwnej części oka, otaczającej źrenicę), ale ryzyko jest ogólnie mniejsze niż w przypadku leków przeciwko jaskrze lub operacji odprowadzającej z oka wodnisty płyn7. Chociaż zabieg SLT można powtarzać, nie ma pewności, jak często i z jaką skutecznością. Według Fundacji Badań nad Jaskrą niektórzy lekarze wolą za pierwszym razem wykonywać zabieg tylko na połowie siateczki oka, a dopiero później na drugiej połowie, jeżeli skuteczność pierwszej interwencji zaniknie (nie jest to uważane za ponowny zabieg), by przedłużyć korzyści płynące z tej terapii.
Następna generacja świetlnych kuracji
W czasie, gdy SLT staje się terapią pierwszego rzutu w jaskrze, prowadzone są badania nad bardziej wyrafinowanymi terapiami laserowymi. Bezpośrednia selektywna trabekuloplastyka laserowa (DSLT) jest adaptacją SLT, lecz bez soczewki przylegającej do oka. Jest to metoda nawet prostsza i szybsza niż standardowa SLT, a badania nad nią trwają w 7 krajach, m.in. w Stanach Zjednoczonych i w Wielkiej Brytanii w Moorfields Eye Hospital w Londynie8.
Mikropulsowa trabekuloplastyka laserowa (MLT) lub trabekuloplastyka diodowym laserem mikropulsowym (MDLT) oraz terapia intensywnym światem pulsacyjnym (IPL) zaczynają przyciągać uwagę jako jeszcze bezpieczniejsze laserowe terapie oczu o takiej samej skuteczności jak SLT lub ALT.
MLT i IPL zmniejszają ilość potencjalnie szkodliwej energii cieplnej, jaka doprowadzana jest do tkanek oka, poprzez pulsacyjne wysyłanie jej w małych impulsach, pomiędzy którymi tkanka może się schłodzić. Badania pokazują, że metoda ta przynosi podobne potencjalne korzyści jak inne terapie laserowe przy mniejszej ilości skutków ubocznych i wiąże się z nią nadzieje dalszego ulepszenia zabiegów SLT9.
Fotobiomodulacja w leczeniu chorób oczu
Obiecującym narzędziem w leczeniu chorób oczu, jak również wielu innych schorzeń, jest niskoenergetyczna terapia świetlna. Terapeutyczne użycie światła niskoenergetycznego z zakresu od dalekiej czerwieni do bliskiej podczerwieni (~600-1 000 nm) nosi nazwę fotobiomodulacji. W ostatnich latach przyciągnęła ona światową uwagę jako obiecująca terapia, umożliwiająca leczenie szerokiego zakresu chorób, m.in. neurodegeneracyjnych chorób oczu, poprzez przywrócenie prawidłowego funkcjonowania na poziomie komórkowym.
Światło od czerwieni do bliskiej podczerwieni jest światłem zimnym, bez żadnego potencjału wyrządzania szkód termicznych. Działa ono prawdopodobnie poprzez trafianie do komórek fotoreceptorowych organizmu, które zamieniają energię świetlną w energię chemiczną, będącą katalizatorem dla funkcjonowania, naprawy i zdrowienia komórek. W odróżnieniu od konwencjonalnego, wysokoenergetycznego światła laserowego, światło bliskiej podczerwieni nie wywołuje szkodliwych skutków, jakie mogą wynikać z podgrzewania tkanek, takich jak koagulacja czy odparowanie.
Niskoenergetyczna terapia świetlna przywraca funkcje uszkodzonych mitochondriów, zwiększając poziom czynników, takich jak oksydaza cytochromowa. Jak wykazano w niedawnym badaniu na ten temat, „oczy i neurony uzależnione są od oksydazy cytochromowej pod względem wytwarzania energii dla procesów metabolicznych”. „Światło NIR (bliskiej podczerwieni) może penetrować te tkanki i wspomagać regenerację neuronów w zatruciu metanolem, urazach i neuropatii nerwu wzrokowego, urazach i zwyrodnieniu barwnikowym siatkówki oraz w zwyrodnieniu plamki żółtej”10.

Przegląd badań z 2021 r. analizował kilka ostatnich prac, w których stwierdzono, że niskoenergetyczna terapia świetlna poprawia wyniki leczenia pacjentów ze AMD, m.in. pewne badanie, w którym 348 gałek ocznych w różnych stadiach zwyrodnienia plamki żółtej leczono rozbłyskami czerwonego światła o długości fali 670 nm, co w wymierny sposób poprawiło ostrość wzroku i widzenie kolorów11.
W badaniu fotobiomodulacji w związanym z wiekiem suchym zwyrodnieniu plamki żółtej TORPA (ang. Toronto and Oak Ridge Photobiomodulation Study for Dry Age-Related Macular Degeneration) ostrość widzenia i wrażliwość na kontrast poprawiła się natychmiast, i to na okres do 12 miesięcy, po zastosowaniu tej metody u pacjentów w wieku ponad 50 lat, cierpiących na zwyrodnienie plamki żółtej, a wszystkie 18 testowanych gałek ocznych wykazywało poprawę12.
W większym badaniu kontynuacyjnym, rozszerzonym do 42 gałek ocznych i wykorzystującym wiele długości fal niskoenergetycznego światła, również stwierdzono znaczącą poprawę ostrości widzenia i wrażliwości na kontrast bezpośrednio po leczeniu, jak również po 3 miesiącach od zakończenia 3-tygodniowej terapii. Oprócz tego zmniejszyła się objętość druzów, a grubość druzów centralnych uległa znaczącej redukcji bez bólu czy skutków ubocznych13.
Podobne rezultaty przyniosło badanie pilotowe LIGHTSITE I z 2019 r., przeprowadzone przez naukowców kanadyjskich, szwajcarskich i amerykańskich, a oceniające terapię świetlną w 46 gałkach ocznych we wczesnych stadiach związanego z wiekiem suchego zwyrodnienia plamki żółtej przy aplikowaniu światła czerwonego o długości fali 670 nm w 9 sesjach leczniczych. Ostrość widzenia wzrosła o wartość do 4 liter, po czym spadła do poziomu bazowego po 6 miesiącach, co sugeruje, że dla zachowania korzyści potrzebny byłby pewien poziom regularnej terapii14.
Po uzyskaniu tych przełomowych rezultatów rozpoczęto dalsze badania (LIGHTSITE II i LIGHTSITE III). Pierwsze z nich prowadzono w Wielkiej Brytanii, Niemczech, Francji, Hiszpanii i Włoszech. Jak donosił Wirtualnemu Kongresowi EURETINA 2021 Ben Burton, profesor honorowy University of East Anglia, który prowadził to badanie w Wielkiej Brytanii, zwerbowano do niego łącznie 44 pacjentów (53 gałki oczne; 17 mężczyzn, 27 kobiet; średni wiek 74,1 lat) ze związanym z wiekiem suchym zwyrodnieniem plamki żółtej. Leczonych pacjentów poddawano 3 seriom terapii fotobiomodulacyjnej LumiThera Inc. tygodniowo przez 3-4 tygodni. Każdy bezbolesny zabieg trwał 4-5 min dla każdego oka.
Po upływie 9 miesięcy leczeni pacjenci wykazywali długotrwałą poprawę ostrości widzenia, zyskując średnio 4 litery w porównaniu z 0,5 litery w grupie placebo. „Po 9 miesiącach u pacjentów stwierdzono długotrwałą poprawę najlepszej korygowalnej ostrości wzroku (BCVA) (...) Ponad 33% oczu leczonych światłem zyskało po 9 miesiącach 5 liter. (...) Leczenie PMD (przezroczystego zwyrodnienia brzeżnego rogówki) również nie wiązało się ze znaczącym wzrostem druzów po 9 miesiącach w odróżnieniu od grupy placebo”. Badacze nie odnotowali powodów do obaw pod względem bezpieczeństwa15.
LIGHTSITE III jest trwającym właśnie badaniem, prowadzonym w wielu ośrodkach w Stanach Zjednoczonych. „Wczesne rezultaty badania LIGHTSITE III są naprawdę bardzo zachęcające,” twierdzi Diana Do, profesor okulistyki i członkini Wydziału Siatkówki Byers Eye Institute przy Stanford University, będącego jednym z centrów klinicznych LIGHTSITE III16.
Światło czerwone poprawia wzrok
Podczas gdy niskoenergetyczne terapie świetlne dokonują dużych, choć powolnych, postępów w świecie badań klinicznych, to istnieją też praktyczne sposoby wykorzystania nowych technik już teraz na poziomie oddolnym dzięki ich potencjałowi zapobiegania chorobom oczu.

Badacze z Instytutu Okulistyki University College London przetestowali terapię świetlną na 20 ochotnikach w wieku 34-70 lat, którzy każdego ranka między godziną 8 a 9 rano używali przez 3 min latarek z czerwonym światłem LED o długości fali 670 nm. Naukowcy stwierdzili, że w ujęciu średnim nastąpiła znaczna poprawa pod względem widzenia barw przez uczestników – z poprawą kontrastu kolorów aż o 20% – po upływie kilku godzin od zaaplikowania światła, a u niektórych uczestników utrzymywała się ona przez cały tydzień. Pomaga to wspierać siatkówkę, która starzeje się szybciej niż jakikolwiek inny narząd organizmu i zaczyna tracić swe zdolności fotorecepcyjne już wtedy, gdy osiągamy 40. r.ż. Jednakże patrzenie codziennie zaraz po przebudzeniu przez 3 min w światło czerwone o długiej fali (670 nanometrów) może spowolnić proces starzenia.
Zdaniem badaczy, jest to niedrogi sposób poprawy wzroku, a można go zrealizować, używając prostej latarki 8 mW/cm², która emituje światło o długich falach. Latarki i żarówki LED o takiej długości fal można nabyć u sprzedawców internetowych. Ważne jest jednak, by wykonywać to ćwiczenie tuż po przebudzeniu; u osób, które odbywały takie sesje po południu, nie zaobserwowano oznak poprawy17.
Fotobionika i odżywianie dla zdrowia oczu
Szybko zwiększa się liczba badań nad rolą mikrobioty w modulowaniu zdrowia oczu i prawdopodobne jest, że w końcu uwzględnią one także terapię świetlną. Fotobionika wyłania się jako nowe pole badań, w którym taką kurację stosuje się bezpośrednio w okolicach brzusznych myszy i ludzi w celu zmiany mikrobiomu jelitowego w sposób korzystny dla zdrowia. Terapię tę stosuje się równolegle z odżywianiem, by wywrzeć wpływ na mikrobiotę jelitową18.
Oczywiście, dieta odgrywa zasadniczą rolę w zachowaniu zdrowia oczu. W badaniu opublikowanym w 2016 r. naukowcy z Harvardu analizowali sposób odżywiania się ponad 100 tys. mężczyzn i kobiet w 2 długoterminowych projektach badawczych i stwierdzili, że osoby spożywające najwięcej warzyw liściastych zmniejszały swe ryzyko wystąpienia jaskry o 20-30%19.

Narodowy Instytut Okulistyczny sponsorował 2 wielkoskalowe badania – chorób oczu związanych z wiekiem AREDS (ang. Age-Related Eye Disease Study) i AREDS2 – by ocenić wpływ suplementów diety na zwyrodnienie plamki żółtej. Uczestnikom podawano następujące suplementy:
- 500 mg witaminy C,
- 400 j.m. witaminy E,
- 15 mg beta-karotenu,
- 2 mg miedzi,
- 80 mg cynku.
Badacze stwierdzili, że witaminy i składniki mineralne zmniejszały 5-letnie ryzyko postępu zwyrodnienia plamki żółtej od poziomu średniego do zaawansowanego o 25% i obniżały ryzyko utraty wzroku o 19%. W badaniu AREDS2 uczestnikom podawano jako przeciwutleniacze 10 mg luteiny i 2 mg zeaksantyny zamiast 15 mg beta-karotenu, ale rezultaty były takie same20.
Niedawno wykazano też, że niacyna (znana również jako witamina B3) może wywierać wpływ na zdrowie oczu. W badaniu opublikowanym w czasopiśmie Nutrients w 2018 r. naukowcy przeanalizowali dietę 6 tys. mężczyzn i kobiet w wieku powyżej 40 lat i wyliczyli ich spożycie niacyny. Osoby o najwyższym spożyciu tej witaminy – 24 mg dziennie – były o 64% mniej zagrożone wystąpieniem jaskry niż ci, którzy średnio spożywali jej codziennie mniej – 21 mg21.
Dieta może w bezpośredni sposób wpływać na status odżywienia, np. poprzez silny wpływ na mikrobiotę jelitową22. Pojawia się już na horyzoncie metoda polegająca na oświetlaniu brzucha światłem, ożywiającym bakterie, które leczą jelito i wywierają wpływ na zdrowie, w tym także na zdrowie oczu23.
Viagra może prowadzić do ślepoty
Badacze z University of British Columbia w Kanadzie odkryli, że mężczyźni, którzy regularnie przyjmują tabletki na zaburzenia erekcji, m.in. Viagrę, mogą być obciążeni większym ryzykiem nagłej utraty wzroku i innych zaburzeń widzenia1.

Naukowcy przeanalizowali dane z wniosków ubezpieczeniowych 213 033 mężczyzn stosujących takie tabletki, w tym 123 347 mężczyzn biorących Viagrę firmy Pfizer, 78 609 biorących Cialis, 6 604 biorących tabletki Levitra i 4 473 – tabletki Spedra, aby sprawdzić, w której grupie występują zaburzenia wzroku. Badanie to, opublikowane w kwietniu bieżącego roku w czasopiśmie JAMA Ophthalmology, wykazało, że mężczyźni stosujący dowolny z tych leków byli o 158% bardziej narażeni na poważne odwarstwienie siatkówki, które występuje wtedy, gdy w tylnej części gałki ocznej gromadzi się płyn, powodując nagłe pojawianie się mętów i rozbłysków światła w polu widzenia.
Odwarstwienie siatkówki jest medycznym stanem nagłym, który może prowadzić do ślepoty, jeśli nie będzie leczony.
Mężczyźni stosujący leki przepisywane na impotencję byli o 102% bardziej zagrożeni niedokrwienną neuropatią nerwu wzrokowego, czyli ograniczeniem dopływu krwi do tego nerwu, które może prowadzić do utraty widzenia centralnego. Byli oni też o 44% bardziej zagrożeni zamknięciem tętnic siatkówki, czyli powstaniem w siatkówce skrzepu krwi, który może wywoływać ciemne plamy lub „męty” w polu widzenia oraz utratę wzroku.
Źródło: JAMA Ophthalmol, 2022 Apr 7; e220663
- Ophthalmology, 2014; 121(11): 2081-90
- Cochrane Database Syst Rev, 2009; (3): CD006537
- Graefes Arch Clin Exp Ophthalmol, 2021; 259(5): 1243-51
- Manchester Royal Eye Hospital, “Information for Patients: Selective Laser Trabeculoplasty.” Sep, 2021
- Br J Ophthalmol, 2018; 102(5): 593-8
- UK National Institute for Health and Care Excellence, “Glaucoma: Diagnosis and Management.” Jan 2022
- Clin Ophthalmol, 2016; 10: 137-43
- Br J Ophthalmol, 2021; bjophthalmol-2021-319379
- Vision (Basel), 2022; 6(1): 8
- Int J Med Sci, 2021; 18(1): 109-19
- Clin Ophthalmol, 2021; 15: 3709-20
- Investig Ophthalmol Vis Sci, 2012; 53(14): 2049
- Acta Ophthalmol, 2017; 95(4): e270-7
- Retina, 2020; 40(8): 1471-82
- Modern Retina, “LIGHTSITE II: Photobiomodulation a novel therapy for dry AMD.” Sep 12, 2021
- LumiThera, “LumiThera Announces US LIGHTSITE III Clinical Trial Meets Primary Efficacy Endpoint in Improving Vision in Dry Age-Related Macular Degeneration Subjects.” Mar 23, 2022
- Sci Rep, 2021; 11: 22872
- Photobiomodul Photomed Laser Surg, 2019; 37(11): 681-93
- JAMA Ophthalmol, 2016; 134(3): 294-303
- US National Eye Institute, “AREDS/AREDS2 ClinicalTrials.” Nov 19, 2020
- Nutrients, 2018; 10(4): 387
- BMJ, 2018; 361: k2179
- Chiropractic Economics, “Photobiomics: A look to the future of combined laser and nutrition therapy.” Oct 5, 2021
- Front Microbiol, 2021; 12: 726792
- Nutrients, 2018; 10(8): 1058
- Aging, 2018; 10: 2723–40
- Nutrients, 2018; 10(12): 1991
- Czy da się wyleczyć zwyrodnienie plamki żółtej?
- Jak wygląda leczenie jaskry?
- Alternatywne terapie leczenia chorób oczu
- Zabiegi laserowe w leczeniu jaskry
- Nowe wytyczne leczenia jaskry
- Zabieg SLT obniża ciśnienie wewnątrzgałkowe
- Następna generacja świetlnych kuracji
- Fotobiomodulacja w leczeniu chorób oczu
- Światło czerwone poprawia wzrok
- Fotobionika i odżywianie dla zdrowia oczu

 Nasze magazyny
Nasze magazyny