W ciągu ostatnich 35 lat te urządzenia do rozpierania zatkanych tętnic, które zostały udrożnione metodą angioplastyki – stały się elementem standardowego wyposażenia kardiologa. Ten sposób leczenia, by mógł być skuteczny, wymaga jednak stosowania niebezpiecznych leków, a nie ma dowodów, które potwierdzałyby, że istotnie ratuje on życie.
Stenty w leczeniu chorób serca
Gdy w 1986 r. wprowadzono pierwszy stent do tętnicy pacjenta z zawałem serca, przewidywano, że wynalazek ten zrewolucjonizuje leczenie chorób serca. Świat medyczny nie posiadał się z radości, gdyż wreszcie pojawiło się trwałe, zaawansowane technologicznie rozwiązanie problemu miażdżycy (zwężonych i zablokowanych tętnic). Lekarzom kształconym w taki sposób, by postrzegali organizm jako nic więcej niż maszynę, stent, będący sztucznym odcinkiem tętnicy wykonanym z metalu, wydawał się narzędziem idealnym.
Dziś stenty stały się najbardziej rozpowszechnionym zaawansowanym urządzeniem bionicznym w całej medycynie. Użyto ich u milionów osób na całym świecie. A jednak w ciągu ponad 30 lat od ich wynalezienia stenty niemal całkowicie zawiodły pokładane w nich nadzieje. Nie ma jednoznacznego potwierdzenia, że ratują one życie – w istocie dowody wskazują na coś dokładnie przeciwnego. Nowe badania wiążą stenty z tysiącami przedwczesnych zgonów. Poza tym ich dobre funkcjonowanie wymaga potencjalnie niebezpiecznego koktajlu leków, które, jak si okazuje wywołują nowy rodzaj zakrzepów krwi, a także mogą odgrywać rolę w pozornie niezwiązanych z nimi chorobach, takich jak rak. Nawet sam zabieg wszczepienia stentu jest niebezpieczny. Problemy ze stentami mogą wynikać z koncepcji, na jakiej są oparte, a mianowicie z tak zwanego „wodociągowego” modelu choroby wieńcowej.
Lekarze mówią nam, że przyczyną zawałów serca jest przejściowe pozbawienie serca dopływu krwi, przede wszystkim w wyniku zwężenia pobliskich tętnic. Twierdzą również, że zwężenia te są rezultatem gromadzenia się blaszek w naczyniach krwionośnych, co wywoływane jest głównie spożywaniem tłustych produktów. Jednakże dieta wysoko tłuszczowa nie jest główną przyczyną miażdżycy, a po drugie, tak zwane blaszki miażdżycowe są po prostu naturalnym sposobem organizmu na wzmocnienie tętnic, by zrekompensować brak witaminy C, który, zdaniem awangardowych lekarzy, jest pierwotną przyczyną osłabienia ścian naczyń krwionośnych.
Angioplastyka - skuteczne narzędzie czy tylko chwilowe rozwiązanie?
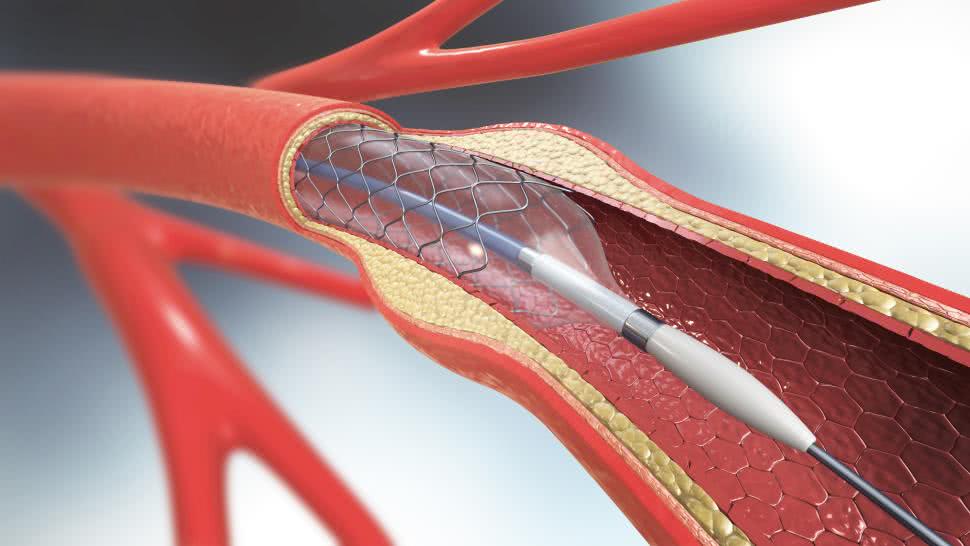
Pogląd konwencjonalny głosi, że nasze tętnice przypominają raczej rury wodociągowe, którym wciąż grozi zablokowanie złogami blaszek. Rozwiązaniem jest potraktowanie naczyń krwionośnych jak rur odpływowych i wyczyszczenie ich poprzez działanie medycznego odpowiednika pogotowia hydraulicznego. Technika ta, zwana angioplastyką, polega na wprowadzeniu do tętnicy rurki cewnika z maleńkim balonikiem i nadmuchanie go w miejscu zwężenia tętnicy, by ją w ten sposób poszerzyć. Bardziej zaawansowane techniki obejmują usuwanie blaszek przy użyciu miniświdra tunelowego, zamocowanego na końcu cewnika. Angioplastykę opracowano w latach 70. XX w. i początkowo wydawała się ona czynić cuda, odblokowując tętnice i zapobiegając dusznicy bolesnej, prekursorce zawału. Jednakże wkrótce okazało się, że nawet dla połowy pacjentów kardiologicznych zabieg ten był bezużyteczny. W ciągu zaledwie 3 miesięcy tętnice znów stawały się niedrożne.
Uświadomiono sobie, że częścią problemu było to, że angioplastyka nie jest łagodną procedurą i często może uszkadzać ściany tętnic oraz powodować zakrzepy krwi. Medycyna opracowała więc rozwiązanie drugiego problemu, stworzonego przez ten pierwszy: podaje pacjentowi leki dla zapobiegania zakrzepom krwi. Powszechnie stosowane są specjalne leki przeciwpłytkowe, zwane inhibitorami IIb/ IIIa, obejmujące takie czynniki, jak abcyksymab i eptyfibatyd. Jednakże leki te czynią chorego podatnym na potencjalnie śmiertelne krwotoki, szczególnie w płucach1.
Ale urazy tępym narzędziem, jakie powoduje angioplastyka, wyzwalają także inną naturalną odpowiedź: próby naprawienia zranionej tętnicy przez organizm. Być może dlatego, że uraz wewnętrzny głęboko leżącej tętnicy jest czymś tak nieprawdopodobnym i nienaturalnym, reakcja organizmu również może być zbyt gwałtowna, powodując powstawanie znacznej ilości tkanki bliznowatej, ponownie blokującej tętnicę. Proces ten nosi nazwę restenozy. Głównym powodem, dla którego angioplastyka tak często ponosi porażkę, jest naturalna odpowiedź organizmu na atak. Jednakże, zamiast przemyśleć całe podejście od nowa, medycyna postanowiła wystawić do walki jeszcze większy arsenał technologiczny – i tak pojawiły się stenty.
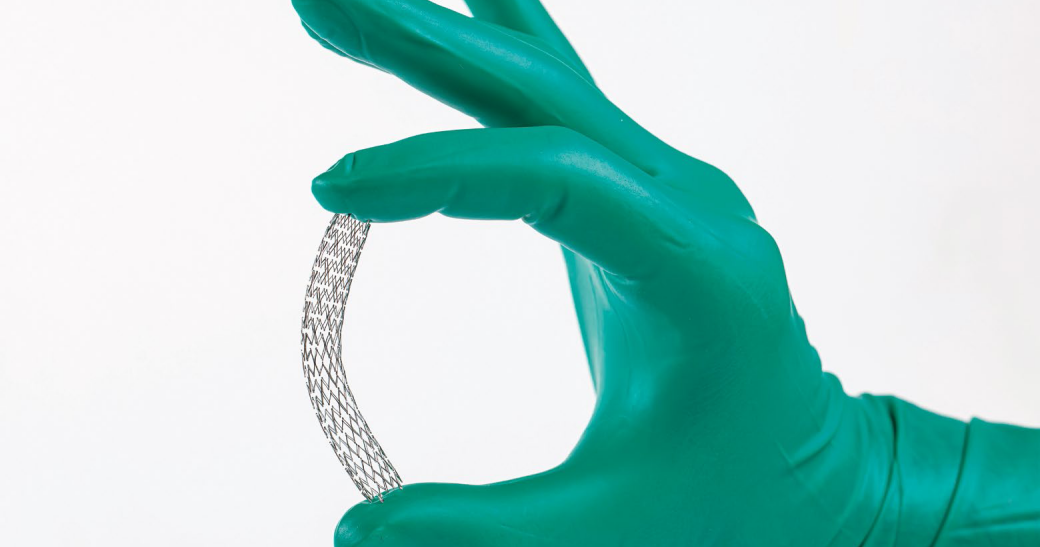
Czym są stenty?
Oto zaawansowana technologicznie medycyna w najbardziej efektownym wydaniu. Stenty są maleńkimi rurkami z metalowej siatki, które można wprowadzać do tętnicy w postaci płasko spakowanej, a następnie w sprytny sposób rozwinąć je, by stały się rusztowaniami o okrągłym przekroju, podtrzymującymi ściany tętnic poddanych angioplastyce. Ponieważ blokady tętnic skupiają się na ogół w określonych miejscach, wystarczający jest stent o długości ok. 1-2 cm.
Po wynalezieniu stentów w latach 80. XX w. kardiolodzy wkrótce zaczęli używać ich rutynowo praktycznie po każdej angioplastyce, by zapobiec problemowi restenozy. Lecz i w tym przypadku człowiek coś zaproponował, a Natura zadecydowała. Chociaż stenty wydają się rozwiązywać krótkoterminowo problem krzepnięcia krwi, to problem restenozy często powraca. Mówiąc konkretnie, stwierdzono, że w ciągu 6 miesięcy aż do 40% stentów znowu było zablokowanych i wymagało ponownej operacji2.
Początkowo tak niepomyślny wynik wyjaśniano jako rezultat nawrotu choroby wieńcowej (implikując winę pacjenta), lecz stopniowo lekarze zaczęli uświadamiać sobie, że ta teoria nie zdaje egzaminu. W końcu musieli przyznać, że winę ponosi sama interwencja medyczna. Nawet wynalazca angioplastyki, dr Andreas Gruentzig, zmuszony był przyznać, że to, co nazywał „kontrolowanym urazem” podczas zabiegu angioplastyki i wszczepienia stentów, było źródłem problemu. Można było oczekiwać, że lekarze zrozumieją, iż Natura nie zgadza się, by tętnice traktowano jak rury kanalizacyjne. A jednak najwyraźniej tak się nie stało. Odpowiedzią medycyny na problem ze stentami i restenozą nie było przyznanie się do porażki, lecz w pewnym sensie ukaranie organizmu za jego upór. Uznano, że najlepszym sposobem działania jest zablokowanie naturalnego procesu gojenia, zapobiegające występowaniu restenozy – coś w rodzaju założenia strażakowi kaftana bezpieczeństwa, by powstrzymać go przed gaszeniem pożaru.
W latach 90. XX w. trwał już wyścig w celu znalezienia leków, które mogły zapobiegać restenozie. Jako pierwszy pojawił się na rynku amerykański gigant farmaceutyczny Johnson & Johnson z farmaceutykiem sirolimus. Ten silny lek immunosupresyjny często używany jest do zapobiegania odrzutowi narządów u pacjentów po przeszczepach. Jednakże pomysł podawania tak silnego związku o działaniu ogólnoukładowym pacjentowi z zaledwie kilkoma zwężonymi tętnicami serca wydawałby się wielką przesadą (możliwe, że nawet śmiertelną), więc przemysł farmaceutyczny znalazł sprytne rozwiązanie: skierować lek bezpośrednio do tętnicy. Osiąga się to poprzez pokrycie stentu cienkim polimerem, zawierającym lek immunosupresyjny, który będzie powoli, w małych dawkach, wymywany do ścian tętnicy. Proces ten nosi nazwę elucji, a takie nowe stenty znane są jako stenty uwalniające lek (DES).
Zastosowanie stentów DES
Sektor stentów DES jest obecnie najszybciej rosnącym w dziedzinie urządzeń medycznych. Wersja firmy Johnson & Johnson o nazwie Cypher weszła na rynek w kwietniu 2003 r. i kardiolodzy wprost ją rozchwytywali. W czasie krótszym niż rok zaimplantowano te stenty u 350 tys. Amerykanów. Inne firmy farmaceutyczne deptały jednak po piętach J&J. Obecnie co najmniej 3 duże firmy walczą o udział w rynku, który okazuje się wyjątkowo lukratywny – dzięki tym kosztownym urządzeniom osiągnął on światową sprzedaż o wartości 5 mld dolarów rocznie. Według najnowszych szacunków ok. 4 mln ludzi nosi w sobie stenty DES. Producenci twierdzą, że nowe urządzenia znacząco zmniejszyły odsetek przypadków restenozy do mniej niż 15% – a statystyki pokazują, że to prawda. Nawet jeśli tak jest, to za bijącymi w oczy nagłówkami kryje się to, o czym producenci nie mówią już tak chętnie: że urządzenia te również niosą ze sobą duże obciążenie.
Po pierwsze, stenty DES wymagają, by pacjenci brali jeszcze więcej leków. Dlaczego? Niemal zaraz po wszczepieniu pierwszych urządzeń lekarze z przerażeniem zaobserwowali stosunkowo dużą liczbę zgonów wśród tych pacjentów. Szybko wytropiono, że problemem była podostra zakrzepica tętnicza – skrzepliny krwi wokół stentu. W rezultacie zaledwie w 6 miesięcy po zaaprobowaniu DES Amerykańska Agencja Żywności i Leków (FDA), regulująca rynek farmaceutyczny, musiała wydać oficjalne powiadomienie dla zdrowia publicznego, ostrzegające o podwyższonej śmiertelności, związanej z tymi urządzeniami. FDA zmusiła nawet J&J do wysłania fali ostrzegawczych listów do lekarzy z nagłówkiem „Drogi Kolego”, które w przeszłości często były traktowane jako pierwszy dzwonek dla leków „skazanych na potępienie”.
Jak poradziła sobie medycyna z problemem skrzepów przy DES? Rozwiązaniem była ponownie próba uniemożliwienia organizmowi naturalnego gojenia, tym razem poprzez zastosowanie silniejszych czynników przeciwzakrzepowych. Dziś oznacza to, że praktycznie każdy pacjent wyposażony w DES musi rutynowo przyjmować co najmniej 2 tzw. leki przeciwpłytkowe, takie jak klopidogrel i aspiryna. Oczywiście, żaden z takich farmaceutyków nie jest pozbawiony skutków ubocznych – także poważnych, jak zagrożenie nadmiernym krwawieniem po urazie, zarówno na zewnątrz, jak i wewnątrz ciała.
Lekarze muszą więc teraz dokonywać ekwilibrystyki, starając się osiągnąć delikatną równowagę pomiędzy podaniem wystarczającej ilości leków przeciwpłytkowych, by zapobiec zakrzepom, a podaniem ich w dawce nie tak wysokiej, by mogły zagrozić życiu pacjenta. Dodatkowym problemem jest to, że leki te być może trzeba będzie przyjmować „przez czas nieokreślony”, jak mówi czołowy badacz DES, dr Robert Harrington z Duke Clinical Research Institute, „lub przynajmniej dopóki nie będziemy mieli ostatecznych badań klinicznych, które dowiodą, że jest inaczej”. Pęd do wszczepiania stentów przysłonił jeszcze jeden poważny problem związany z DES. Dla niektórych pacjentów te nowe urządzenia stały się zabójcami.
Jak zapobiegać blokowaniu tętnic?
Unikaj
- przetworzonych produktów, zawierających tłuszcze trans lub uwodornione.
- produktów niskotłuszczowych lub niskocholesterolowych,
- wysokiego spożycia produktów mlecznych.
Wybieraj
- produkty bogate w kwasy tłuszczowe omega-3, takie jak pstrąg, łosoś, makrela i orzechy włoskie,
- dietę śródziemnomorską – oliwę z oliwek, produkty pełnoziarniste, owoce i warzywa oraz czerwone wino w umiarkowanych ilościach,
- zieloną herbatę – 7 filiżanek dziennie13.
Stosuj
- witaminę C (co najmniej 500 mg dziennie),
- kwas foliowy (1 mg dziennie),
- witaminę B12 (0,5 mg dziennie),
- regularne ćwiczenia w postaci „aktywności fizycznej o średniej lub wyższej intensywności”14.
Zawieraj dużo przyjaźni
- ludzie smutni i samotni są 3-krotnie bardziej narażeni na zawał15.
Skutki uboczne stentów DES
Bomba wybuchła w marcu 2007 r. Szwedzcy lekarze spędzili 3 lata, śledząc zdrowie ponad 20 tys. pacjentów wyposażonych w DES lub we wcześniejszą wersję stentów, czyli klasyczne stenty metalowe. To, co odkryli, przeszyło dreszczem decydentów przemysłu stentów. Szwedzka dokumentacja medyczna wykazała, że więcej osób miało zawał lub umarło z protezami naczyniowymi DES niż ze staromodnymi stentami z czystego metalu. I nie było to tylko statystyczną anomalią. Miesiąc za miesiącem odsetki zgonów i zawałów konsekwentnie różniły się – do tego stopnia, że w 3. roku badania notowano średnio o 30% więcej zgonów wśród pacjentów z DES3.
Dlaczego ludzie umierają z powodu tych urządzeń? Wielu ekspertów uważa obecnie, że główną przyczyną jest to, iż stenty te prawdopodobnie wywołują nowy rodzaj zakrzepów, stopniowo rosnący z upływem czasu – w przeciwieństwie do jedynie przejściowego ryzyka powstania skrzeplin krwi w przypadku starych stentów z czystego metalu. Według badania zespołu ekspertów szwajcarskich i duńskich, częstość występowania tej tzw. późnej zakrzepicy w stencie wynosi obecnie ok. 3%, lecz rokrocznie wzrasta o 0,6%4. Te liczby mogą wydawać się niezbyt wysokie, ale amerykańscy kardiolodzy obliczyli, że przekładają się one na ponad 2 tys. niepotrzebnych, przedwczesnych zgonów rocznie w samych Stanach Zjednoczonych4.
Nawet kardiolodzy powiązani z przemysłem stentów przyznają teraz, że istnieje problem z DES. „Uwiodły nas wczesne dane kliniczne i uwierzyliśmy, że DES zapewniają nieśmiertelność tętnicom wieńcowym” jak przyznaje prof. Martin Leon z Columbia University, doradca 3 głównych producentów tych urządzeń. „Niestety, pojawiają się anormalne odpowiedzi patobiologiczne, z miejscowym stanem zapalnym i opóźnieniem gojenia” – dodaje.
Podejrzewa się, że przyczyną problemu są właśnie farmaceutyki w stentach. Zapobiegając restenozie, leki elucyjne w sposób nieunikniony zakłócają również własne procesy naturalnego gojenia tętnicy. Kardiolodzy zaczynają teraz podejrzewać, że wczesne stenty z czystego metalu mogły być jednak mimo wszystko lepsze, ponieważ w niektórych przypadkach organizm był w stanie wbudować stent w ścianę tętnicy poprzez pokrycie go ochronną warstwą nabłonka.
Jednym z najbardziej zagorzałych krytyków DES jest wybitna patolog, dr Renu Virmani z Instytutu Patologii Sił Zbrojnych w Waszyngtonie, DC. Jej ataki na przemysł DES motywowane są dowodami, które odkryła na stole sekcyjnym. Wielokrotnie znajdowała w zwłokach pacjentów z DES, jak to sama określa, „znaczne upośledzenie gojenia tętnic”5. Jak mówi: „Naczynie z DES potrzebuje znacznie więcej czasu, by się zagoić; późna zakrzepica w stencie jest poważnym problemem”. Pojawiają się też inne trudności. W światowym przeglądzie pacjentów z protezami naczyniowymi szwajcarscy lekarze wykazali, że w porównaniu do tych z czystego metalu – stent Cypher firmy J&J (wiodący na rynku DES) spowodował znaczącą liczbę nadmiarowych zgonów – i to nie w wyniku problemów sercem, lecz z powodu raka6. Jak dotąd, jest to prawdopodobnie jedyny dowód wykazujący powiązanie z nowotworem, lecz odkrycie to może być zwiastunem poważnego problemu. To dziwnie przypomina sprawę Vioxx – powiedział amerykański kardiolog dr Sanjay Kaul, nawiązując do okrytego złą sławą przeciwbólowego leku przeciwartretycznego, który wycofano z rynku w 2004 r. po tym, jak powiązano go z zawałami serca i udarami. – Początkowo nie dostrzegaliśmy sygnałów, ponieważ występowały one tak rzadko.
Spór o wartość stentów w świecie medycyny
Świat medycyny pogrążył się w fermencie z powodu stentów, a lekarze zawzięcie spierają się na temat danych dotyczących zakrzepów, skutków ubocznych i wartości DES. Jednakże całe to zamieszanie przesłania prawdziwą kwestię leżącą u podłoża sprawy: jakie są dowody, że stenty – tego czy innego rodzaju – ratują życie? 8 lat temu, przed nadejściem DES, eksperci z University of Birmingham dokonali pełnego przeglądu naukowego danych klinicznych dotyczących stentów. Zadali proste pytanie: „stenty są drogie; czy są skuteczne?” Ich odpowiedź brzmiała: nie. Jak donosili: „brak jest dowodów”, że stenty obniżają odsetek zgonów lub nawet zapobiegają zawałom. Najprawdopodobniej jedyna ich wartość dotyczy bólu w dusznicy, ale nawet w tym przypadku jest to tylko „niewielka korzyść”7.
A jak jest po pojawieniu się DES? Gdy weszły na rynek, ufnie przewidywano, że obniżą one odsetek zgonów o co najmniej 20%. Jednakże w dużej metaanalizie, przeprowadzonej przez zespół z University of Liverpool, stwierdzono, że urządzenia te nie miały najmniejszego wpływu na śmiertelność pacjentów: odsetki zgonów po wszczepieniu DES są dokładnie takie same, jak w przypadku starszych stentów. W dłuższej perspektywie, jak twierdzą badacze, nawet pomostowanie aortalno-wieńcowe (by-pass serca) byłby lepszym rozwiązaniem, pomimo jego kosztów i początkowego ryzyka8. Te ponure oceny stają się jeszcze mroczniejsze w świetle wspomnianych wcześniej danych 20 tys. szwedzkich pacjentów, wykazujących podwyższenie odsetka zgonów z DES.
Historia medycyny usiana jest już katastrofami, wywołanymi przez różne terapie. Często w ich założeniach były jak najlepsze intencje, lecz zawiodły one z powodu błędnego modelu medycznego, na którym były oparte – a szczególnie przekonania, że organizm jest maszyną. Stent bezsprzecznie narodził się właśnie z tego mechanistycznego paradygmatu – i to kolejny dobry powód, by urządzenia te dołączyły do długiej listy współczesnych niepowodzeń medycznych.
Jakie są skutki uboczne stentów?
Podstawowy zabieg angioplastyki i wszczepienia stentów nie jest całkiem pozbawiony ryzyka: W blisko 1 na 2 przypadki może on spowodować „upośledzenie czynności serca”9;
- W 1 na 25 przypadków może on, jak na ironię, wywołać zawał;
- W 1 na 100 przypadków może nawet spowodować śmierć10.
Gdy stenty znajdą się już na miejscu, mogą wywoływać ból, wysypkę, problemy oddechowe, pokrzywkę, świąd, gorączkę i zmiany ciśnienia krwi. Leki przeciwpłytkowe, które muszą być przepisywane wraz ze stentami, mogą powodować:
- zwiększone krwawienie w mózgu i innych narządach wewnętrznych,
- krwawienie w żołądku i jelitach,
- skłonność do siniaków,
- podrażnienie żołądka,
- reakcje alergiczne,
- niską liczbę krwinek białych (neutropenię) i czerwonych (anemię).
Fakt: 30% pacjentów ze stentami doznaje później „poważnego niepożądanego zdarzenia wieńcowego i mózgowego”, co jest odsetkiem niemal 3-krotnie wyższym niż po zabiegu pomostowania aortalno-wieńcowego (by-passów)11.
Powiedz stentom: „nie”
Stenty rzeczywiście skutecznie zmniejszają dusznicę bolesną, czyli ból wywoływany przez zwężone tętnice. Jednakże jeżeli cierpisz na dusznicę, spróbuj:
- Zmian stylu życia W pewnym badaniu klinicznym, obejmującym 2 297 pacjentów kardiologicznych z co najmniej jedną zablokowaną tętnicą wieńcową, stwierdzono, że proste poprawki stylu życia mogą być równie skuteczne jak stenty. W badaniu tym niektórym chorym założono stenty, podczas gdy innym zalecono rzucenie palenia, większą ilość ćwiczeń fizycznych i poprawienie diety. Naukowcy odkryli, że w drugiej grupie pacjentom wiodło się znacznie lepiej niż tym ze stentami: żyli równie długo, jeśli nie dłużej, a ich jakość życia była znacznie wyższa16. Dr Steven Nissen, były przewodniczący Amerykańskiego Kolegium Kardiologii, ma nadzieję, że to sensacyjne odkrycie może położyć kres „irracjonalnemu rozbuchaniu, jakie otacza stentowanie”.
- Terapii chelatacyjnej Ten niekonwencjonalny sposób leczenia oferują niektórzy alternatywni kardiolodzy. Polega on na transfuzji syntetycznego aminokwasu EDTA, a dokładnie soli tego kwasu, czyli wersenianu disodowego (Na2EDTA), do żył pacjenta w celu odblokowania tętnic. Technika ta została już w pełni zaakceptowana jako sposób leczenia w zatruciach metalami ciężkimi, lecz brakowało przekonujących badań klinicznych, potwierdzających jej przydatność w chorobach serca. Tak więc obecnie jest ona uznawana za techniką niesprawdzoną przez gremia medyczne. Mimo to, doradcy rządu Stanów Zjednoczonych uważali, że wiele tysięcy przypadków, w których zadziałała pomyślnie, usprawiedliwiao wyłożenie 30 mln dolarów w duże badanie kliniczne, obejmujące ponad 2 tys. pacjentów. Badanie rozpoczęło się w 2003 r., a jego rezultaty zostały ogłoszone w 2008 r.Trial to Assess Chelation Therapy (TACT) było pierwszym dużym, randomizowanym badaniem klinicznym z podwójnie ślepą próbą, kontrolowanym placebo, w którym badano skuteczność i bezpieczeństwo tej terapii. Wykazało ono redukcję złożonych incydentów sercowo-naczyniowych w grupie przyjmującej wlewy z wersenianu disodowego (zwłaszcza u chorych na cukrzycę)17. Na tej podstawie ten rodzaj chelatacji trafił na listę wskazań 2b w aktualnych wytycznych dotyczących przewlekłej choroby niedokrwiennej serca18. Obecnie trwa randomizowane, kontrolowane placebo badanie pod kierownictwem dr. Gervasio Lamasa (TACT 2), którego wyniki poznamy w 2024 r. Naukowcy poszukują ostatecznych dowodów na korzyść chelatacji opartej na wersenianie disodowym na wyniki sercowo-naczyniowe pacjentów19.
- Heart Lung, 2006; 35: 423-6
- Medicina [Kaunas], 2007; 43: 183-9
- N Engl J Med, 2007; 356: 1009-1
- Ann Intern Med, 2006; 144: 913-9
- Circulation, 2007; 115: 2435-41
- Eur Heart J, 2006; 27: 2784-814
- Health Technol Assess, 2000; 4: 1-153
- Health Technol Assess, 2004; 8: iii-iv, 1-242
- Ital Heart J Suppl, 2005; 6: 553-60
- Coron Artery Dis, 2006; 17: 71-5
- BMJ, 2007; 334: 617-21
- Lancet, 2007; 369: 1869-75
- Arch Latinoam Nutr, 2004; 54: 380-94
- Scand J Public Health, 2007; 35: 4-10
- Am J Epidemiol, 1988; 128: 370-80
- JAMA, 2007; 297: 1967-8
- JAMA, 2013;309(12):1241–50
- Circulation 2014;130:1749–67
- Am Heart J. 2022 Oct;252:1

 Nasze magazyny
Nasze magazyny